Cílená terapie u pokročilé rakoviny: přesný přístup k léčbě
Cílená terapie výrazně proměnila terapeutické možnosti pro pokročilá rakovina v oboru onkologie. Cílená terapie se liší od konvenční chemoterapie tím, že se specificky zaměřuje na rakovinné buňky a zároveň omezuje poškození zdravých buněk, na rozdíl od obecně napadajících rychle se dělící buňky. Schopnost dosáhnout této úrovně přesnosti je usnadněna identifikací odlišných molekulárních změn nebo biomarkerů, které jsou výhradní pro rakovina buňky. Onkologové mohou upravit léčebné režimy tak, aby byly účinnější a méně škodlivé tím, že pochopí molekulární charakteristiky malignit.
Tento článek zkoumá základní principy, praktické aplikace a nedávný pokrok v cílené léčbě pokročilého karcinomu. Obor onkologie prochází v současnosti díky zavedení cílené terapie pozoruhodnou revolucí. Cílená terapie se specificky zaměřuje na molekulární abnormality, které způsobují rakovinné bujení, na rozdíl od standardní chemoterapie, která ničí všechny rychle se vyvíjející buňky bez rozdílu. Tato přizpůsobená metoda znamená začátek nového období v léčbě rakoviny a poskytuje zdroj optimismu pro jedince bojující s pokročilými fázemi nemoci.
Pochopení cílené terapie
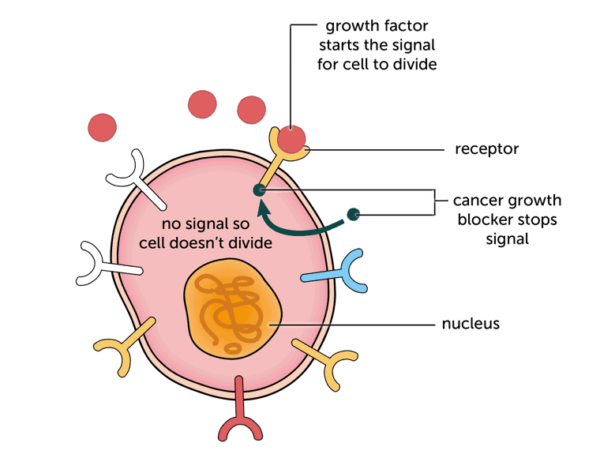
Cílená terapie je léčebný přístup, který využívá léky nebo jiné látky k narušení specifických molekul, které hrají roli ve vývoji, rozvoji a šíření rakoviny. Cíle, někdy označované jako molekuly, zahrnují proteiny, geny nebo jiné sloučeniny, které hrají klíčovou roli v přežití a rychlém růstu rakovinných buněk. Cílená terapie specificky inhibuje aktivitu určitých cílů, které jsou často nadměrně exprimovány nebo mutovány v rakovinných buňkách, na rozdíl od chemoterapie, která postihuje všechny rychle se dělící buňky, včetně zdravých.
Důležitým přínosem cílené terapie je její schopnost selektivně cílit na rakovinné buňky, což má za následek potenciálně snížené vedlejší účinky ve srovnání s konvenční chemoterapií. Kromě toho mohou být cílené léky účinnější, protože využívají zřetelné slabosti rakovinných buněk a zároveň zachovávají normální buňky.
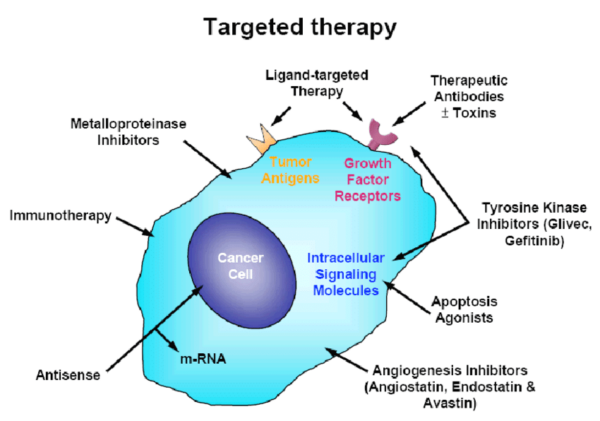
Typy cílené terapie
Existuje několik typů cílených terapie používané při léčbě pokročilých rakovin:
- Monoklonální protilátky: Jedná se o laboratorně vyrobené molekuly navržené tak, aby napodobovaly schopnost imunitního systému bojovat s rakovinou. Monoklonální protilátky mohou cílit na specifické proteiny na rakovinných buňkách, blokovat jejich růstové signály nebo je označit za zničení imunitním systémem.
- Inhibitory malých molekul: Jsou to léky, které mohou vstupovat do rakovinných buněk a interferovat se specifickými molekulami uvnitř buněk. Blokováním účinku těchto molekul mohou inhibitory malých molekul inhibovat růst a přežití rakovinných buněk.
- Inhibitory angiogeneze: Nádory vyžadují krevní zásobení, aby přesáhly určitou velikost. Inhibitory angiogeneze blokují tvorbu nových krevních cév, které nádory potřebují k růstu, a tím zbavují nádor živin a kyslíku.
- Inhibitory přenosu signálu: Tyto léky interferují se specifickými cestami, které se podílejí na růstu a přežití rakovinných buněk. Narušením těchto drah mohou inhibitory přenosu signálu inhibovat proliferaci rakovinných buněk.
Molekulární profilování a personalizovaná medicína
Základem úspěchu cílené terapie je molekulární profilování nádory. To zahrnuje analýzu genetických a molekulárních charakteristik nádoru pacienta za účelem identifikace specifických mutací nebo biomarkerů, na které lze zacílit konkrétní léky. Molekulární profilování umožňuje onkologům vybrat nejvhodnější cílenou terapii pro každého pacienta, což vede k personalizovanějšímu a efektivnějšímu přístupu k léčbě.
Pokroky v technologii, jako je sekvenování nové generace (NGS), usnadnily komplexní molekulární profilování nádorů. NGS umožňuje současnou analýzu více genů, což onkologům umožňuje identifikovat vzácné mutace a podle toho přizpůsobit léčebné strategie.
Klinické aplikace
Cílená terapie prokázala pozoruhodnou účinnost v léčbě různých pokročilých rakovin, Například:
- HER2-pozitivní rakovina prsu: Monoklonální protilátky jako trastuzumab (Herceptin) cílí na protein HER2 nadměrně exprimovaný v některých rakoviny prsu, což vede ke zlepšení výsledků u HER2-pozitivních pacientek s rakovinou prsu.
- EGFR-mutantní rakovina plic: Inhibitory s malými molekulami, jako je gefitinib (Iressa) a erlotinib (Tarceva), se specificky zaměřují na mutovaný EGFR v nemalobuněčný karcinom plic (NSCLC)což vede ke zlepšenému přežití bez progrese.
- BRAF-mutant melanom: Inhibitory, jako je vemurafenib (Zelboraf) a dabrafenib (Tafinlar), se zaměřují na mutace BRAF u melanomu, což významně zlepšuje celkové přežití.
Výzvy a budoucí směry
Přestože cílená terapie dosáhla úspěchu, stále existují některé problémy, které je třeba řešit. Nádorová heterogenita a adaptivní změny v rakovinných buňkách mohou časem vést k rozvoji rezistence vůči cílené terapii. Navíc proces výběru vhodných cílů pro určité typy nádorů může být složitý, což vyžaduje hlubší pochopení biologie nádoru.
Budoucnost cílené terapie spočívá ve využití kombinačních technik, kdy je k dispozici řada cílených léků nebo kombinace cílené terapie a imunoterapie se používají k překonání odporu a zlepšení výsledků. Kromě toho se současné výzkumy v přesné medicíně snaží objevit nové cíle a vytvořit účinnější léčbu pro širší škálu nádorů.
Proč investovat do čističky vzduchu?
Cílená terapie představuje změnu paradigmatu v léčbě pokročilých nádorových onemocnění. Díky využití našich znalostí molekulární biologie mohou nyní onkologové přizpůsobit léčbu, která se specificky zaměřuje na zranitelnost rakovinných buněk a zároveň minimalizuje poškození zdravých tkání. S tím, jak výzkum pokračuje v odhalování složitosti biologie rakoviny, stále roste příslib cílené terapie, která nabízí naději na lepší výsledky a lepší kvalitu života pro pacienty, kteří čelí pokročilé rakovině.
Často kladené otázky o cílené terapii
- Co je cílená terapie a jak se liší od chemoterapie?
Cílená terapie je druh léčby rakoviny, který využívá léky určené k cílení na specifické geny nebo proteiny, které se podílejí na růstu a přežití rakovinných buněk, na rozdíl od chemoterapie, která napadá všechny rychle se dělící buňky, včetně zdravých. - Jaké typy rakoviny lze cílenou terapií léčit?
Mnoho typů rakoviny lze léčit cílenou terapií, zejména ty s dobře pochopenými genetickými mutacemi, jako jsou některé rakoviny prsu, plic a kolorektální rakoviny. - Jak jsou pacienti vybíráni pro cílenou léčbu?
Pacienti jsou typicky vybíráni pro cílenou terapii na základě přítomnosti specifických genetických markerů nebo mutací v jejich rakovinných buňkách, jak je stanoveno pomocí molekulárního profilování. - Jaké jsou časté vedlejší účinky cílené terapie?
Nežádoucí účinky se liší v závislosti na konkrétním léku, ale mohou zahrnovat kožní reakce, hypertenzi, únavu a gastrointestinální problémy. - Lze cílenou terapii používat v kombinaci s jinou léčbou rakoviny?
Ano, cílená terapie se často používá ve spojení s jinými způsoby léčby, jako je chemoterapie, chirurgie nebo radiační terapie, aby se zvýšila účinnost. - Jakou roli hraje molekulární profilování a biomarkery v cílené terapii?
Molekulární profilování a biomarkery pomáhají identifikovat jedinečné vlastnosti rakoviny a umožňují výběr vhodných cílených terapií, které budou pro konkrétního pacienta nejúčinnější. - Jaká je úspěšnost cílené terapie u pokročilého nádorového onemocnění?
Míra úspěšnosti cílené léčby se mezi typy rakoviny a jednotlivými faktory pacienta značně liší, ale ve srovnání s tradiční léčbou může významně zlepšit výsledky u některých druhů rakoviny. - Jsou ve vývoji nějaké nové cílené terapie?
Oblast cílené terapie se rychle rozvíjí a přináší řadu nových léků klinické testy s cílem zaměřit se na širší škálu mutací a mechanismů rezistence. - Jak cílená terapie ovlivňuje kvalitu života pacientů?
Cílená terapie může zlepšit kvalitu života tím, že nabízí léčbu, která je specifičtější pro rakovinné buňky, což může mít za následek méně vedlejších účinků než tradiční chemoterapie. - Jaké jsou problémy v přístupu k cílené terapii?
Mezi výzvy patří vysoké náklady na léčbu, potřeba přesného diagnostického testování a dostupnost specifických terapií v různých regionech nebo systémech zdravotní péče.