Méhnyakrák
Mi a méhnyakrák?
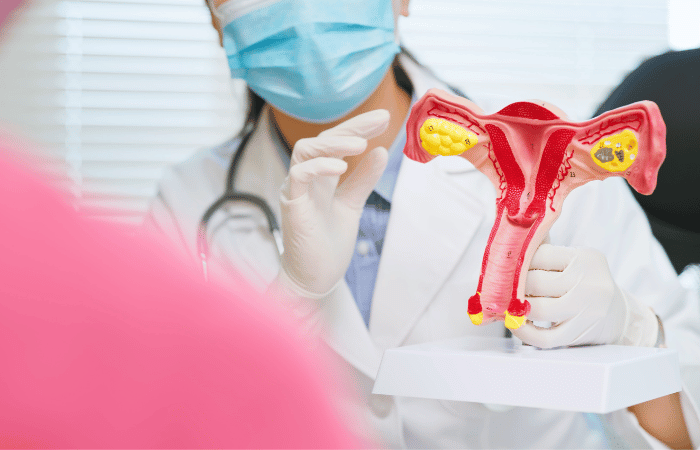
Mi a méhnyakrák?
A méhnyakrák akkor fordul elő, amikor a sejtek megváltoznak a nő méhnyakjában, amely összeköti a méhét a hüvelyével. Ez a rák hatással lehet a méhnyak mélyebb szöveteire, és átterjedhet testének más részeire (áttéteket), gyakran a tüdőt, a májat, a hólyagot, a hüvelyt és a végbélt.
A méhnyakrák legtöbb esetét emberi papillomavírus (HPV) okozta fertőzés okozza, amelyet oltással lehet megelőzni.
A méhnyakrák lassan növekszik, ezért általában van idő megtalálni és kezelni, mielőtt súlyos problémákat okozna. Évente egyre kevesebb nőt öl meg, a Pap-tesztek révén végzett jobb szűrésnek köszönhetően.
Leginkább a 35–44 éves nők kapják meg. Az új esetek több mint 15% -a 65 évesnél idősebb nőknél fordul elő, különösen azoknál, akik nem részesültek rendszeres szűrésekben.
A méhnyakrák egyfajta rák, amely a méhnyakból indul ki. A méhnyak egy üreges henger, amely összeköti a női méh alsó részét a hüvelyével. A legtöbb méhnyakrák a méhnyak felszínén található sejtekben kezdődik.
A méhnyak két részből áll, és két különböző típusú sejt borítja.
- A endocervix a méhnyak nyílása, amely a méhbe vezet. Borítja mirigyes sejtekben.
- A exocervix (vagy ectocervix) a méhnyak külső része, amelyet az orvos láthat a speculum vizsga során. Borítja lapos sejtekben.
Az a hely, ahol ez a két sejttípus találkozik a méhnyakon, az transzformációs zóna. Az átalakulási zóna pontos helyzete az életkor előrehaladtával és a szülés során változik. A legtöbb méhnyakrák a transzformációs zóna sejtjeiben kezdődik.
 A méhnyak megelőző rákja
A méhnyak megelőző rákja
A transzformációs zónában lévő sejtek nem válnak hirtelen rákká. Ehelyett a méhnyak normál sejtjeiben először fokozatosan alakulnak ki kóros elváltozások, amelyeket rák előttinek neveznek. Az orvosok több kifejezést használnak ezeknek a rák előtti változásoknak a leírására, többek között nyaki intraepithelialis neoplasia (CIN), laphám intraepithelialis elváltozás (SIL)és diszplázia.
Amikor az előrákokat a laboratóriumban ellenőrzik, azokat 1-3 skálán osztályozzák annak alapján, hogy a méhnyakszövet mekkora részének tűnik rendellenesnek.
- A CIN1-ben (más néven enyhe dysplasia vagy alacsony fokú SIL) a szövetek nagy része nem tűnik rendellenesnek, és ezt tekintik a legkevésbé súlyos méhnyakrák előtti ráknak.
- CIN2 vagy CIN3 esetén (más néven mérsékelt / súlyos dysplasia vagy magas fokú SIL) a szövetek többsége rendellenesnek tűnik; a magas fokú SIL a legsúlyosabb rákot megelőző.
Noha a méhnyakrák a rákot megelőző változásokkal rendelkező sejtekből indul ki (pre-rákos megbetegedések), a méhnyak előtti daganatos betegségben szenvedő nők közül csak néhánynál alakul ki rák. A legtöbb nő esetében a rák előtti sejtek minden kezelés nélkül megszűnnek. De egyes nőknél az előrákos megbetegedések valódi (invazív) daganattá válnak. A méhnyak előtti daganatok kezelésével szinte minden méhnyakrák megelőzhető.
A rák előtti változások a Pap-teszt segítségével kimutathatók és kezelhetők a rák kialakulásának megakadályozása érdekében. Lásd: Megelőzhető-e a méhnyakrák? A Pap-teszten talált rák előtti változásokat és a rák előtti rák kezelésének specifikus típusait a Pap-teszt és a kóros Pap-teszt eredményeinek feldolgozása tárgyalja.
A méhnyakrák típusai
A méhnyakrákokat és a méhnyakrákot annak alapján osztályozzák, hogy miként néznek ki a laboratóriumban mikroszkóppal. A méhnyakrák fő típusai: laphámsejtes karcinóma és a adenokarcinóma.
- A legtöbb (9-ből legfeljebb 10) méhnyakrák laphámsejtes karcinómák. Ezek a rákok az exocervix sejtjeiből alakulnak ki. A pikkelysmr leggyakrabban a transzformációs zónában kezdődik (ahol az exocervix csatlakozik az endocervixhez).
- A többi méhnyakrák a legtöbb adenokarcinómák. Az adenokarcinómák mirigysejtekből kialakuló rákos megbetegedések. A nyaki adenokarcinóma az endocervix nyáktermelő mirigysejtjeiből alakul ki.
- Ritkábban a méhnyakrákok mind a laphámsejtes, mind az adenokarcinómák jellemzői. Ezeket ún adenosquamous carcinomák or kevert karcinómák.
Bár szinte minden méhnyakrák vagy laphámsejtes, vagy adenokarcinóma, más típusú rák is kialakulhat a méhnyakban. Ezek a más típusok, például a melanoma, a szarkóma és a limfóma gyakrabban fordulnak elő a test más részein.

Melyek a méhnyakrák kockázati tényezői?
Szinte az összes méhnyakrákot az emberi papillomavírus (HPV) okozza, amely gyakori vírus átterjedhet egyik emberről a másikra a szex során. Sokféle HPV létezik. Egyes HPV típusok olyan változásokat okozhatnak a női méhnyakon, amelyek idővel méhnyakrákhoz vezethetnek, míg más típusok genitális vagy bőrszemölcsöket okozhatnak.
A HPV annyira elterjedt, hogy a legtöbb ember életében valamikor megkapja. A HPV általában nem okoz tüneteket, így nem mondhatja el, hogy van-e. A legtöbb nő számára a HPV magától elmúlik; azonban ha nem, akkor van esély arra, hogy idővel méhnyakrákot okozhat.
Más dolgok növelhetik a méhnyakrák kockázatát -
- HIV-fertőzés (az AIDS-t okozó vírus) vagy más olyan állapot, amely megnehezíti a szervezet számára az egészségügyi problémák leküzdését.
- Dohányzó.
- Fogamzásgátló tabletták használata hosszú ideig (öt vagy több évig).
- Három vagy több gyermeket szült.
- Több szexuális partnere van.
Melyek a méhnyakrák okai?
A méhnyakrák akkor kezdődik, amikor a méhnyak egészséges sejtjeiben változás (mutáció) alakul ki a DNS-ben. Egy sejt DNS-je tartalmazza az utasításokat, amelyek megmondják a sejtnek, hogy mit kell tennie.
Az egészséges sejtek meghatározott ütemben növekednek és szaporodnak, végül egy meghatározott időben elpusztulnak. A mutációk arra késztetik a sejteket, hogy kontroll nélkül növekedjenek és szaporodjanak, és nem pusztulnak el. A felhalmozódó kóros sejtek tömeget (daganatot) alkotnak. A rákos sejtek behatolnak a közeli szövetekbe, és elszakadhatnak egy daganattól, hogy a test másutt terjedjenek (áttétet képezzenek).
Nem világos, hogy mi okozza a méhnyakrákot, de az biztos, hogy a HPV szerepet játszik. A HPV nagyon gyakori, és a legtöbb vírusos emberben soha nem alakul ki rák. Ez azt jelenti, hogy más tényezők – például a környezet vagy az életmódbeli döntések – szintén meghatározzák, hogy méhnyakrák alakul-e ki.
Méhnyakrák kezelése
A méhnyakrák nagyon gyógyítható, ha korán elkapja. A négy fő kezelés:
- sebészet
- sugárkezelés
- kemoterápiás kezelés
- célzott terápia
Néha ezeket a kezeléseket kombinálják, hogy hatékonyabbak legyenek.
Sebészet
A műtét célja a lehető legtöbb rák eltávolítása. Néha az orvos csak a méhnyak ráksejteket tartalmazó területét távolíthatja el. Az elterjedtebb rák esetében a műtét magában foglalhatja a méhnyak és a medence többi szervének eltávolítását.
Sugárkezelés
A sugárzás nagy energiájú röntgensugarak segítségével elpusztítja a rákos sejteket. A testen kívüli gépen keresztül szállítható. A méhbe vagy a hüvelybe helyezett fémcső segítségével a test belsejéből is szállítható.
Kemoterápiás kezelés
A kemoterápia gyógyszereket használ az egész test rákos sejtjeinek elpusztítására. Az orvosok ciklusokban adják ezt a kezelést. Megkapja a kemót egy ideig. Ezután abbahagyja a kezelést, hogy a testének ideje legyen a felépülés.
Célzott terápia
A bevacizumab (Avastin) egy újabb gyógyszer, amely más módon működik, mint a kemoterápia és a sugárzás. Gátolja az új erek növekedését, amelyek segítik a rák növekedését és túlélését. Ezt a gyógyszert gyakran kemoterápiával együtt adják.
Ha orvosa rák előtti sejteket fedez fel a méhnyakában, akkor kezelhetők. Nézze meg, milyen módszerek gátolják ezeket a sejteket rákká válásban.
Melyek a méhnyakrák szakaszai?
Miután diagnosztizálták Önt, orvosa stádiumba rendeli a rákot. A szakasz megmondja, hogy a rák átterjedt-e, és ha igen, milyen mértékben terjedt el. A rák fokozata segíthet orvosának megtalálni az Ön számára megfelelő kezelést. A méhnyakráknak négy szakasza van:
- 1 szakasz: A rák kicsi. Lehet, hogy átterjedt a nyirokcsomókra. Nem terjedt el más testrészekre.
- 2 szakasz: A rák nagyobb. Lehet, hogy a méhen és a méhnyakon kívül, vagy a nyirokcsomókon terjedt el. Még mindig nem érte el a test többi részét.
- 3 szakasz: A rák átterjedt a hüvely alsó részére vagy a medencére. Lehet, hogy blokkolja az uretereket, a csöveket, amelyek vizeletet vezetnek a veséktől a hólyagig. Nem terjedt el más testrészekre.
- 4 szakasz: A rák a medencén kívül terjedhet olyan szervekre, mint a tüdeje, a csontok vagy a máj.
A méhnyakrák diagnózisa
A szűrővizsgálatok segíthetnek kimutatni a méhnyakrákot és a rákot megelőző sejteket, amelyek egy napon méhnyakrákká fejlődhetnek. A legtöbb irányelv azt javasolja, hogy 21 évesen kezdjék meg a méhnyakrák és a rákmegelőző változások szűrését.
A szűrővizsgálatok a következőket tartalmazzák:
- Pép tesz. A Pap-teszt során kezelőorvosa lekaparja és lekeféli a méhnyak sejtjeit, amelyeket aztán laboratóriumban megvizsgálnak, hogy nem észlelhetők-e rendellenességek. A Pap-teszt kimutathatja a méhnyak rendellenes sejtjeit, beleértve a rákos sejteket és azokat a sejteket, amelyek olyan változásokat mutatnak, amelyek növelik a méhnyakrák kockázatát.
- HPVDNS teszt. A HPV DNS-teszt magában foglalja a méhnyakból gyűjtött sejtek tesztelését a HPV bármely típusával való fertőzésre, amely a legnagyobb valószínűséggel méhnyakrákhoz vezet.
Beszélje meg orvosával a méhnyakrák szűrési lehetőségeit.
Ha a méhnyakrák gyanúja merül fel, orvosa valószínűleg a méhnyak alapos vizsgálatával kezdi. Különleges nagyító (kolposzkóp) segítségével ellenőrizzük a kóros sejteket.
A kolposzkópos vizsgálat során orvosa valószínűleg mintát vesz a nyaki sejtekről (biopszia) laboratóriumi vizsgálatok céljából. A szövetek megszerzéséhez orvosa használhatja:
- Lyukasztásos biopszia, amely magában foglalja egy éles eszköz használatát a nyaki szövet kis mintáinak leszorítására.
- Endocervicalis curettage, amely egy kicsi, kanál alakú eszközzel (küret) vagy egy vékony ecsettel kaparja ki a szövetmintát a méhnyakról.
Ha a lyukasztásos biopszia vagy az endocervicalis curettage aggasztó, orvosa elvégezheti a következő vizsgálatok egyikét:
- Elektromos vezeték hurok, amely vékony, kisfeszültségű villamos vezetéket használ egy kis szövetminta előállításához. Általában ezt helyi érzéstelenítéssel, az irodában végzik.
- Kúpbiopszia (konizáció), amely egy olyan eljárás, amely lehetővé teszi orvosa számára a méhnyak sejtjeinek mélyebb rétegeinek megszerzését laboratóriumi vizsgálatokhoz. A kúpbiopszia elvégezhető egy kórházban általános érzéstelenítésben.
A méhnyakrák megelőzése
A méhnyakrák kockázatának csökkentése érdekében:
- Kérdezze meg orvosát a HPV oltást. A HPV-fertőzés megelőzésére szolgáló oltás csökkentheti a méhnyakrák és más HPV-vel összefüggő rákos megbetegedések kockázatát. Kérdezze meg kezelőorvosát, hogy megfelelő-e a HPV-oltás az Ön számára.
- Rendeljen rutin Pap teszteket. A Pap-tesztek képesek kimutatni a méhnyak rákot megelőző állapotát, így monitorozhatók vagy kezelhetők a méhnyakrák megelőzése érdekében. A legtöbb orvosi szervezet javasolja a rutin Pap-tesztek megkezdését 21 éves korban, és néhány évenkénti megismétlést.
- Gyakorold a biztonságos szexet. Csökkentse a méhnyakrák kockázatát azáltal, hogy megelőzi a nemi úton terjedő fertőzéseket, például óvszert használ minden egyes szexeléskor, és korlátozza a szexuális partnerek számát.
- Ne dohányozzon. Ha nem dohányzik, ne kezdje. Ha dohányzik, beszéljen orvosával a leszokást segítő stratégiákról.
A méhnyakrák kezelésének részleteiről és a második véleményről hívjon minket a +96 1588 1588 telefonszámon vagy írjon az info@cancerfax.com címre.
- Megjegyzések lezárva
- Július 28th, 2020
 A méhnyak megelőző rákja
A méhnyak megelőző rákja

