CAR T-Cell درمانی برای سرطان ریه سلول غیر کوچک
رویکردی انقلابی در درمان سرطان ریه.
آیا میخواهید در این درمان پیشرفتکننده سرطان ثبتنام کنید؟
مارس 2024: درمان با سلول T CAR یک استراتژی بالقوه درمان سرطان، به ویژه در بدخیمی های خونی است. با این حال، اثربخشی آن در تومورهای جامد، مانند سرطان ریه، به دلیل ماهیت سرکوب کننده سیستم ایمنی ریزمحیط تومور محدود است. محققان در حال توسعه نسل بعدی سلول های CAR T برای تقویت نفوذ، بقا و تداوم آنها در داخل بدخیمی ها هستند. کارآزماییهای بالینی برای ارزیابی ایمنی و اثربخشی درمانهای CAR T-cell در سرطان ریه در حال انجام است که برخی نتایج امیدوارکننده را به همراه دارد. فرار آنتی ژن، موانع ایمنی، و آسیب خارج از تومور هدف از جمله چالشهای موجود در درمان سرطان ریه با سلول T CAR است. مهندسی سازههای CAR، تغییر ریزمحیط تومور، و بهکارگیری سلولهای CAR T خارج از قفسه، برخی از استراتژیها برای رسیدگی به این مشکلات هستند.
یکی از بیمارستانهای پیشرو در چین، آزمایشهای درمانی با سلول T-CAR را در بیماران مبتلا به سرطان ریه سلولهای کوچک با موفقیت انجام داده است. CAR T-Cell در تمام این سرطان ها برای بیماران پس از برخی از خطوط درمانی مانند جراحی، شیمی درمانی و رادیوتراپی اما عود شده قابل استفاده است.
از بین همه بدخیمی ها، سرطان ریه بیشترین میزان بروز و مرگ و میر را در سراسر جهان دارد. انواع فزاینده ای از داروهای ایمونوتراپی، به ویژه آنهایی که آنتی بادی های مونوکلونال را هدف قرار می دهند، در درمان بالینی بدخیمی در دوره ایمونوتراپی فعلی مورد استفاده قرار گرفته اند، اگرچه هنوز هم دارای اشکالات متعددی است. سلول های T (CAR-T) اصلاح شده با گیرنده آنتی ژن کایمریک علاوه بر استفاده موفقیت آمیز در برابر سرطان های هماتولوژیک، فرصت های جدیدی را برای ایمونوتراپی تومورهای جامد مانند سرطان ریه ایجاد کرده اند. فقدان آنتی ژن های اختصاصی تومور مناسب، ریزمحیط تومور سرکوب کننده سیستم ایمنی، سطح پایین نفوذ سلول های CAR-T به بافت های تومور، همراه با اثرات خارج از هدف و غیره، هدف قرار دادن آنتی ژن های خاص سرطان ریه با CAR- اصلاح شده را دشوار می کند. سلول های T در همین حال، به دلیل مشکلات متعددی مانند سندرم لیز تومور، سندرم سمیت عصبی و سندرم آزادسازی سیتوکین، استفاده بالینی از سلولهای CAR-T همچنان محدود است. با هدف ارائه دیدگاهها و روشهای جدید برای مطالعات پیش بالینی و کارآزماییهای بالینی درمان با سلولهای CAR-T برای سرطان ریه، ما ساختار اساسی و ویژگیهای تولید سلولهای CAR-T را در این بررسی ترسیم میکنیم، و به طور خلاصه نمونههای مرتبط با تومور را خلاصه میکنیم. آنتی ژن ها، و چالش های فعلی را برجسته می کند.
ساختار CARS
از زمان پیدایش، استفاده از CAR ها در درمان با سلول های T چهار نسل تکراری را پشت سر گذاشته است که همگی بر اساس حوزه های سیگنال درون سلولی CAR هستند. نسل اول CARها فعالیت ضعیف و زمان بقای مختصری در داخل بدن داشتند، زیرا آنها فقط حاوی سیگنال تشخیص آنتی ژن بودند. ناحیه انتقال سیگنال در خودروهای نسل دوم و سوم به ترتیب شامل یک و دو مولکول تحریککننده بود. این تغییرات به منظور افزایش بقای سلول های T، سمیت سلولی و تکثیر ایجاد شد. مولکولهای همتحریک در CARها بهبود یافتند که عملکرد سلولهای CAR-T را بهبود بخشید. 4-1BB یا CD28 دو حوزه تحریک کننده مشترک نسل دوم هستند که بیشتر مورد استفاده قرار می گیرند. علاوه بر این، سمیت سلولی، تولید سیتوکین و فعال سازی سلول های T همگی با پروتئین فعال کننده DNAX 10 (DAP10) بهبود یافته اند. بر اساس ردههای سلولی سرطان ریه سلول غیر کوچک (NSCLC)، تاخیر در رشد اولیه سرطان ریه و افزایش فعالیت ضد توموری در مدلهای حیوانی in vivo در پیوند خارجی سرطان ریه انسان نشان داده شد. سیتوکینهای التهابی و لیگاندهای همتحریک در طراحی نسل چهارم CAR-T برای کمک به نفوذ سلولهای T و فراتر رفتن از خواص سرکوبکننده TME متخاصم اضافه شدند.
تقویت و اثربخشی ضد تومور سلولهای CAR-T با بهبود ساختار ماژول خارج سلولی علاوه بر ماژولهای انتقال سیگنال درون سلولی افزایش یافته است. طبق گفته Qin و همکاران، قطعه متغیر تک زنجیره ای (scFv)، که به گسترش، مهاجرت و تهاجم به سلول های تمایز 4 (CD4) + CAR-T متصل می شود و آنها را تشویق می کند، با افزودن انعطاف پذیرتر شد. از یک ساختار لولا. اگرچه سلولهای CAR-T نسل دوم همچنان روش استاندارد برای کاربرد درمانی هستند، معماری ساختاری CARs به طور مداوم در حال بهبود است و برای اثربخشی CAR بسیار مهم است. تی
درمان CAR T-Cell در سرطان ریه و آنتی ژن هدف
هنگامی که آنتی ژن هدف به طور انحصاری بر روی سلول های سرطانی بیان می شود یا در تمام یا اکثر سلول های سرطانی ریه در مقایسه با سلول های طبیعی بیش از حد بیان می شود، این بهترین هدف برای درمان سلول های CAR-T است. اگرچه تعداد زیادی از آنتی ژن های مرتبط با تومور (TAA) در سرطان های سلول غیر کوچک ریه (NSCLCs) یافت شده است، تنها تعداد کمی از این آنتی ژن ها به طور خاص توسط سلول های CAR-T مورد هدف قرار گرفته اند (8). علاوه بر این، برخی از این آنتیژنهای هدف نیز در بافتهای سالم ضعیف بیان میشوند و به برخی از سلولهای CAR-T توانایی حمله به سلولهای سالم را میدهند.
گیرنده فاکتور رشد اپیدرمی (EGFR)، گیرنده فاکتور رشد اپیدرمی انسانی 2 (HER2)، مزوتلین (MSLN)، آنتی ژن سلول های بنیادی پروستات (PSCA)، موسین 1 (MUC1)، آنتی ژن کارسینو جنینی (CEA)، گیرنده یتیم شبه تیروزین کیناز ( ROR1)، لیگاند مرگ برنامه ریزی شده 1 (PD-L1) و CD80/CD86 از جمله اهدافی هستند که در حال حاضر برای CAR مورد مطالعه قرار می گیرند.
بیمار سرطان ریه تحت درمان CAR T-Cell
نوامبر سال 2009، بیمار یک توده ریه چپ پیدا کرد و تحت عمل جراحی رادیکال سرطان ریه چپ قرار گرفت. آسیب شناسی: آدنوکارسینوم ریه؛
از ژانویه 2013 تا ژانویه 2017، سه متاستاز مغزی رخ داد و جراحی و پرتودرمانی به طور متوالی با کنترل ضعیف انجام شد.
از مارس 2017 تا سپتامبر 2017 ، برای متاستازهای مغزی ، سلول های mesoCAR-αPD1 بیان کننده آنتی بادی PD-1 برای 6 دوره درمان داده شد. پس از درمان ، PR ارزیابی شد و تومورها تنها با مقدار کمی باقی مانده به طور قابل توجهی کوچک شدند.
CAR T-Cell درمانی در چین
CAR-T سلول درمانی در چین با سرعت بسیار بالایی در حال رشد است. نتایج سلول درمانی CAR در چین و میزان درمان کلی در حال حاضر یکی از بهترین ها در جهان است. بیش از 300 کارآزمایی بالینی در حال انجام است چین برای سلول درمانی CAR T. چین یکی از اولین کشورهایی است که پس از آن درمان با سلول های CAR T را ارائه می دهد ایالات متحده & UK. از نظر تعداد کارآزماییهای بالینی CAR-T، چین پس از ایالات متحده آمریکا با ثبت تقریباً 33 درصد کارآزماییها در سراسر جهان، در رتبه دوم قرار دارد. تعداد درمانهای CAR T-cell در توسعه بالینی در سالهای اخیر افزایش یافته است. در حال حاضر، در چین، بیش از 300 آزمایش بالینی در حال انجام در مورد بدخیمی های خونی و همچنین تومورهای جامد وجود دارد.
اکتشافات و پیشرفت های گسترده چین در جستجوی آنتی ژن های هدف جدید، بهینه سازی ساختار CAR، کوکتل درمانی CAR-T، درمان ترکیبی، و گسترش کاربردهای سلول های CAR-T نشان می دهد که ما در حال حاضر در آستانه یک انقلاب در CAR- هستیم. تی درمانی FDA ایالات متحده درمان CAR T Cell را برای لوسمی لنفوبلاستیک حاد عود کننده B، لنفوم و مولتیپل میلوم تایید کرده است. چین اخیراً درمان با سلول T-CAR را برای برخی از سرطان های جامد تأیید کرده است. بیماران از سراسر جهان احتمالاً از این پیشرفت سود خواهند برد.
شاید دوست داشته باشید بخوانید: CAR T-Cell درمانی در چین
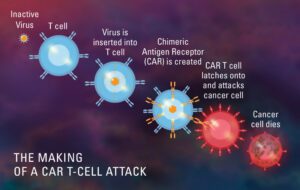
CAR T-Cell درمانی (گیرنده های آنتی ژن کایمریک) چیست؟
CAR T-Cell درمانی شکلی از ایمونوتراپی است که از سلول های T اصلاح شده ویژه ای استفاده می کند که بخشی از سیستم ایمنی بدن ما برای مبارزه با سرطان هستند. نمونه ای از سلول های T بیماران از خون جمع آوری می شود، سپس آن را اصلاح می کنند تا ساختارهای خاصی به نام گیرنده های آنتی ژن کایمریک (CAR) روی سطح آنها تولید شود. وقتی این سلولهای CAR اصلاحشده دوباره به بیمار تزریق میشوند، این سلولهای جدید به آنتیژن خاص حمله کرده و سلولهای تومور را از بین میبرند.
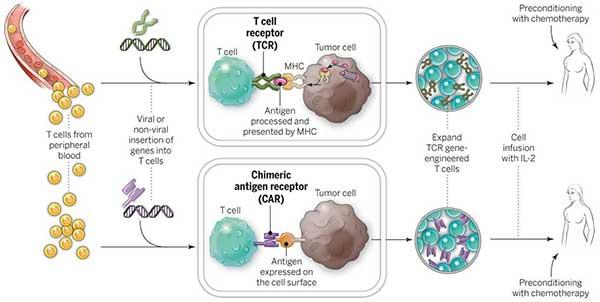
CAR T-Cell درمانی چگونه کار می کند؟
سلول درمانی T با CAR از سیستم ایمنی بدن برای حمله و از بین بردن سلولهای سرطانی کمک می کند. این کار با حذف برخی سلولهای مشخص شده از خون بیمار ، اصلاح آنها در آزمایشگاه و تزریق مجدد آنها به بیمار انجام می شود. سلول درمانی T با CAR نتایج بسیار دلگرم کننده ای در لنفوم غیر هوچکین ایجاد کرده و بنابراین مورد تأیید قرار گرفته است FDA.
چه کسانی کاندیداهای مناسب برای درمان CAR T-Cell هستند؟
در حال حاضر FDA درمان CAR T-Cell را برای برخی از انواع لنفوم غیرهوچکین تهاجمی و مقاوم و لوسمی لنفوبلاستیک حاد عودکننده و مقاوم تایید کرده است. بیمار باید گزارش های پزشکی کامل را برای اطمینان از استفاده از درمان با سلول T CAR برای درمان خود ارسال کند.
معیارهای ورود به مطالعه برای سلول درمانی T CAR:
1. بیماران مبتلا به لنفوم سلول B CD19+ (حداقل 2 رژیم شیمی درمانی ترکیبی قبلی)
2. 3 تا 75 سال سن داشته باشید
3. نمره ECOG ≤2
4. زنانی که در سنین باروری هستند باید قبل از درمان آزمایش بارداری ادرار داده شود و منفی آن ثابت شود. همه بیماران موافقت می کنند که از روش های قابل اعتماد پیشگیری از بارداری در طول دوره آزمایشی و تا زمان پیگیری برای آخرین بار استفاده کنند.
معیارهای خروج برای سلول درمانی T با CAR:
1. فشار خون یا بیهوشی داخل جمجمه
2. نارسایی تنفسی
3. انعقاد داخل عروقی منتشر شده
4- هماتوسپسی یا عفونت فعال کنترل نشده
5. دیابت کنترل نشده
مزایای استفاده از CAR T-Cell درمانی
- > 5000 مورد CAR T توسط پزشکان بسیار ماهر انجام می شود.
- بیمارستان های چین بیشتر از هر کشور دیگر در جهان انواع CAR T Cell از جمله CD19 و CD 22 را توسعه داده اند.
- چین در حال انجام بیش از 300 آزمایش بالینی در مورد سلول درمانی CAR T است. بیش از هر کشور دیگر روی کره زمین.
- اثر بالینی CAR T Cell مشابه با اثرات آمریكا یا هر كشور دیگر و گاهی اوقات بهتر است.
روند درمان CAR T-Cell درمانی
- ارزیابی کامل از بیمار
- جمع آوری سلولهای T از بدن
- سپس سلول های T در آزمایشگاه مهندسی می شوند
- سپس سلولهای T با مهندسی ژنتیک با استفاده از رشد آنها در آزمایشگاه تکثیر می شوند. این سلول ها منجمد شده و سپس به مراکز درمانی ارسال می شوند.
- قبل از تزریق ، ممکن است به بیمار شیمی درمانی برای سرطان داده شود. این کمک می کند تا درمان به روش بهتری کار کند.
- به زودی پس از شیمی درمانی ، سلولهای T T توسط فرآیندی مشابه تزریق خون تزریق می شوند.
- یک دوره بهبودی 2-3 ماهه برای بیمار وجود دارد.
محدوده زمانی برای درمان CAR T-Cell
1. معاینه و آزمون: یک هفته
2. قبل از درمان و مجموعه سلول های T: یک هفته
3. آماده سازی و بازگشت سلول T: دو سه هفته
4. اولین تجزیه و تحلیل اثربخشی: سه هفته
5. دوم تجزیه و تحلیل اثربخشی: سه هفته.
عوارض جانبی درمان CAR T-Cell
عوارض جانبی رایج سلول درمانی T با CAR عبارتند از:
- سندرم رهش سیتوکین
در برخی موارد، بیماران ممکن است علائمی شبیه آنفولانزا مانند تب، لرز، سردرد، حالت تهوع، استفراغ، مدفوع شل و دردهای عضلانی یا مفاصل داشته باشند. همچنین ممکن است باعث کاهش فشار خون، مشکل در تنفس و ضربان قلب سریع شود. این عوارض جانبی به دلیل آزاد شدن سیتوکین ها توسط سلول های ایمنی در طول درمان با سلول های T CAR است. این علائم معمولاً خفیف هستند، اما در برخی از بیماران می توانند جدی و تهدید کننده زندگی باشند. - وقایع عصبی
حوادث عصبی می تواند رخ دهد و می تواند در بعضی از بیماران جدی باشد. چنین حوادثی شامل انسفالوپاتی (آسیب مغزی و سو and عملکرد) ، گیجی ، دشواری در گفتار ، تحریک ، تشنج ، خواب آلودگی ، تغییر حالت هوشیاری و از دست دادن تعادل است. - نوتروپانیا و کم خونی
برخی از بیماران ممکن است دچار نوتروپنی یا کاهش تعداد گلبول های سفید شوند. به طور مشابه، کم خونی یا تعداد کم گلبول های قرمز خون نیز ممکن است به دلیل این درمان رخ دهد.
.
خوشبختانه اکثر این عوارض جانبی معمولاً خود به خود برطرف می شوند یا با استفاده از داروها قابل کنترل هستند.
CAR T-Cell درمانی چقدر موثر است؟
سلول درمانی T با CAR برای درمان لنفوم و سایر سرطان های خون نتایج امیدوار کننده ای را نشان داده است. از زمان درمان سلول T با CAR ، بسیاری از بیمارانی که قبلاً تومور خون را عود کرده بودند ، نتایج امیدوار کننده ای داشتند و هیچ مدرکی از سرطان نداشتند. همچنین به توانبخشی بیمارانی کمک کرده است که قبلاً در بیشتر درمانهای سنتی سرطان پاسخ نداده اند.
با این حال ، برای تأیید کارآیی این روش درمانی ، نیاز به مطالعات طولانی مدت برای جمعیت بیشتری از بیماران است. آزمایشات گسترده نیز در تعیین احتمال بروز عوارض جانبی و روشهای صحیح مقابله با آنها کمک می کند.
هزینه تراپی CAR T-Cell چقدر است؟
چین پیشرو جهانی در درمان سلولی CAR-T و BMT است. تاکنون بیش از 300 آزمایش بالینی سلول های CAR-T در حال انجام است. درمان CAR-T چین، مقرون به صرفه ترین درمان در سراسر جهان است. زیرا آماده سازی سلول های CAR-T اکنون رایگان است! بیماران فقط باید هزینه درمان و خدمات را بپردازند. هزینه کل درمان حدود 60,000 تا 80,000 دلار خواهد بود.
این را نیز بخوانید: سلول درمانی CAR T در هند
چگونه می توانم در چین از درمان CAR T-Cell استفاده کنم؟
بیمار می تواند با شماره 91 96 1588 1588 تماس بگیرد و یا با مشخصات بیمار و گزارشات پزشکی به آدرس سرطانfax@gmail.com ایمیل بزند و ما ترتیب نظر دوم، طرح درمان و برآورد هزینه ها را خواهیم داد.