CAR T-Cell-terapi för icke-småcellig lungcancer
Ett revolutionerande tillvägagångssätt vid behandling av lungcancer.
Vill du anmäla dig till denna banbrytande cancerbehandling?
Mars 2024: CAR T-cellsterapi är en potentiell cancerbehandlingsstrategi, särskilt vid hematologiska maligniteter. Emellertid är dess effektivitet i solida tumörer, såsom lungcancer, begränsad på grund av tumörmikromiljöns immunsuppressiva natur. Forskare utvecklar nästa generations CAR T-celler för att öka deras infiltration, överlevnad och uthållighet i maligniteter. Kliniska prövningar pågår för att bedöma säkerheten och effekten av CAR T-cellsbehandlingar vid lungcancer, med några som ger lovande resultat. Antigenflykt, immunologiska barriärer och on-target off-tumor skada är bland utmaningarna i CAR T-cellsbehandling för lungcancer. Engineering CAR-konstruktioner, förändring av tumörmikromiljön och användning av CAR T-celler från hyllan är några strategier för att ta itu med dessa problem.
Ett av de ledande sjukhusen i Kina har framgångsrikt genomfört försök med CAR T-Cell-terapi hos icke-småcelliga lungcancerpatienter. CAR T-Cell på alla dessa cancerformer är tillämplig för patienter efter vissa behandlingslinjer som kirurgi, kemoterapi och strålbehandling men återfall.
Av alla maligniteter har lungcancer den största incidensen och dödligheten i världen. En växande variation av immunoterapeutiska läkemedel, särskilt de som riktar sig mot monoklonala antikroppar, har använts i den kliniska behandlingen av malignitet under den nuvarande immunterapiperioden, även om det fortfarande har många nackdelar. Förutom att användas framgångsrikt mot hematologiska cancerformer har chimära antigenreceptormodifierade T (CAR-T)-celler också skapat nya möjligheter för immunterapi av solida tumörer, såsom lungcancer. Bristen på lämpliga tumörspecifika antigener, en immunsuppressiv tumörmikromiljö, en låg nivå av CAR-T-cellpenetrering i tumörvävnad, tillsammans med off-target-effekter, etc. gör det svårt att rikta in sig på lungcancerspecifika antigener med modifierad CAR- T-celler. Samtidigt, på grund av många svårigheter såsom tumörlyssyndrom, neurotoxicitetssyndrom och cytokinfrisättningssyndrom, är den kliniska användningen av CAR-T-celler fortfarande begränsad. Med målet att erbjuda nya perspektiv och metoder för prekliniska studier och kliniska prövningar av CAR-T-cellterapi för lungcancer, skisserar vi den grundläggande strukturen och generationsegenskaperna hos CAR-T-celler i denna översikt, sammanfattar de typiska tumörassocierade antigener och lyfta fram de nuvarande utmaningarna.
Strukturen för BILAR
Sedan starten har användningen av CAR i T-cellsterapi gått igenom fyra iterativa generationer, som alla är baserade på CAR:s intracellulära signaldomäner. Den första generationen av CAR hade svag aktivitet och en kort överlevnadstid in vivo eftersom de bara innehöll antigenigenkänningssignalen. Signaltransduktionsområdet för den andra och tredje generationens CARs innehöll en och två samstimulerande molekyler. Dessa förändringar gjordes för att öka T-cellsöverlevnad, cytotoxicitet och proliferation. De samstimulerande molekylerna i CARs förbättrades, vilket förbättrade CAR-T-cellens prestanda. 4-1BB eller CD28 är de två andra generationens samstimulerande domäner som används oftast. Dessutom har cytotoxicitet, cytokinproduktion och T-cellsaktivering alla visat sig förbättras av DNAX-aktiverande protein 10 (DAP10). Baserat på icke-småcellig lungcancer (NSCLC)-cellinjer, visades försenad initial lungcancertillväxt och ökad antitumöraktivitet i in vivo djurmodeller av human lungcancer xenotransplantation. Pro-inflammatoriska cytokiner och samstimulerande ligander tillsattes i den fjärde generationens CAR-T-design för att hjälpa T-cellerna att infiltrera och ta sig bortom den fientliga TME:s undertryckande egenskaper.
Amplifiering och antitumöreffektivitet av CAR-T-celler har visats förbättras genom att förbättra den extracellulära modulstrukturen förutom intracellulära signaltransduktionsmoduler. Enligt Qin et al., gjordes det enkelkedjiga variabla fragmentet (scFv), som binder till och uppmuntrar expansion, migration och invasion av kluster av differentiering 4 (CD4)+ CAR-T-celler, mer flexibelt genom tillägget av en gångjärnskonstruktion. Även om andra generationens CAR-T-celler fortsätter att vara standardmetoden för terapeutisk tillämpning, förbättras den strukturella arkitekturen hos CARs ständigt och är avgörande för CAR-effektiviteten. T's
CAR T-Cell terapi vid lungcancer och målantigen
När målantigenet uteslutande uttrycks på cancerceller eller överuttrycks på alla eller majoriteten av lungcancerceller i jämförelse med normala celler, är detta det bästa målet för CAR-T-cellbehandling. Även om ett stort antal tumörassocierade antigener (TAA) har hittats i icke-småcellig lungcancer (NSCLC), har endast ett fåtal av dessa antigener varit specifikt målinriktade av CAR-T-celler (8). Dessutom är några av dessa målantigener också svagt uttryckta i friska vävnader, vilket ger vissa CAR-T-celler förmågan att angripa friska celler.
Epidermal tillväxtfaktorreceptor (EGFR), human epidermal tillväxtfaktorreceptor 2 (HER2), mesotelin (MSLN), prostatastamcellsantigen (PSCA), mucin 1 (MUC1), karcinoembryonalt antigen (CEA), tyrosinkinasliknande föräldralös receptor ( ROR1), programmerad dödsligand 1 (PD-L1) och CD80/CD86 är bland målen som för närvarande studeras för CAR.
Lungcancerpatient som genomgår CAR T-Cell-terapi
I november 2009 fann patienten en vänster lungmassa och genomgick radikal vänster lungcanceroperation. Patologi: lungadenokarcinom;
Från jan 2013 till jan 2017 inträffade tre hjärnmetastaser, och operation och strålbehandling gavs successivt med dålig kontroll;
Från mars 2017 till september 2017 gavs mesoCAR-αPD1-celler som uttrycker PD-1-antikropp för hjärnmetastaser för 6 behandlingskurer. Efter behandling utvärderades PR och tumörer krympte signifikant med endast en liten mängd rester.
CAR T-cellterapi i Kina
CAR-T Cellterapi i Kina växer i mycket snabb takt. Resultaten av CAR T-cellsterapi i Kina och den totala botningshastigheten är bland de bästa i världen för närvarande. Det finns mer än 300 kliniska prövningar som äger rum i Kina för CAR T-cellterapi. Kina är bland de första länderna att erbjuda CAR T-cellterapi efter USA & UK. När det gäller antalet kliniska CAR-T-prövningar är Kina näst efter USA och registrerar cirka 33 % av prövningarna världen över. Antalet CAR T-cellsterapier i klinisk utveckling har skjutit i höjden de senaste åren. I Kina pågår för närvarande över 300 kliniska prövningar av hematologiska maligniteter såväl som solida tumörer.
China’s extensive explorations and breakthroughs in the search of novel target antigens, optimization of CAR structure, cocktail CAR-T therapy, combination therapy, and extension of CAR-T cell applications, imply that we are currently on the verge of a revolution in CAR-T therapy. US FDA has approved CAR T-cellterapi for relapsed B Acute lymphoblastic leukemia, lymphoma & multiple myeloma. Kina har nyligen godkänt CAR T-cellterapi för vissa fasta cancerformer. Patienter från hela världen kommer sannolikt att dra nytta av denna utveckling.
Du kanske vill läsa: CAR T-cellterapi i Kina
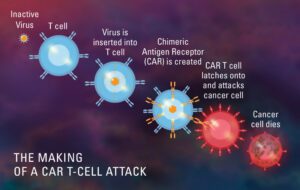
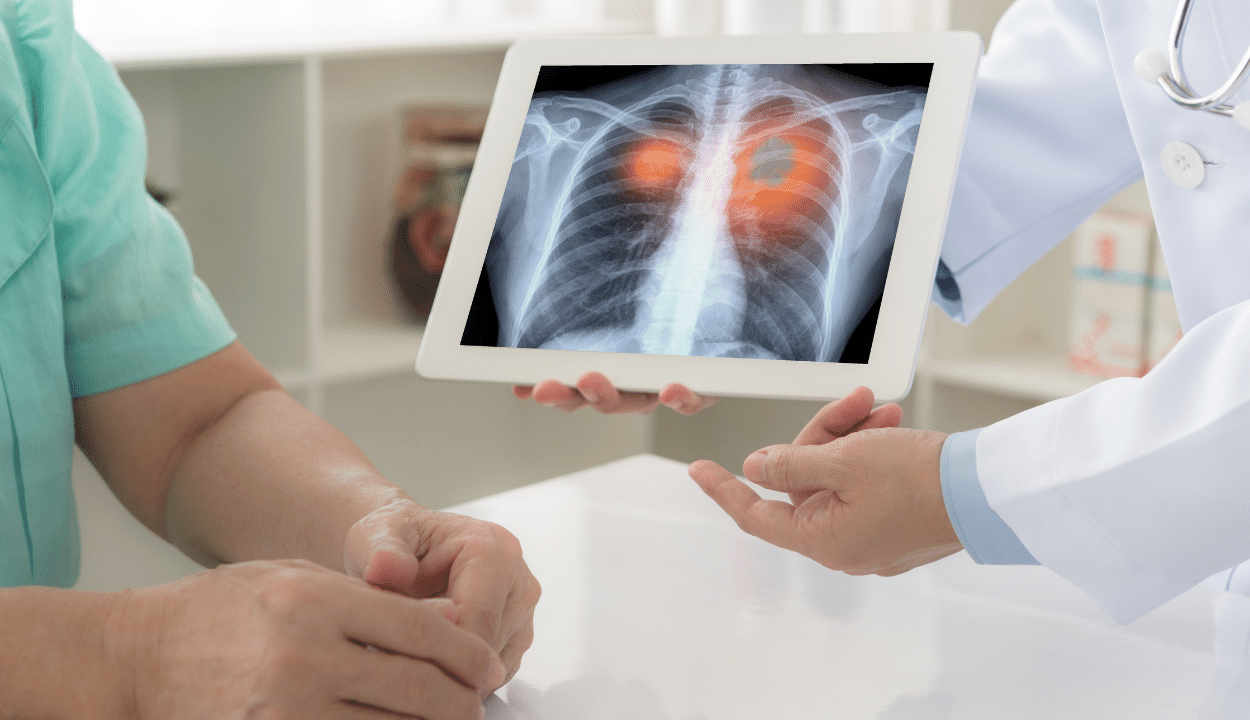
Vad är CAR T-cellterapi (chimära antigenreceptorer)?
CAR T-cellsterapi är en form av immunterapi som använder speciellt modifierade T-celler som är en del av vårt immunsystem för att bekämpa cancer. Ett prov av patientens T-celler samlas in från blodet, sedan modifieras det för att producera speciella strukturer som kallas chimära antigenreceptorer (CAR) på deras yta. När dessa modifierade CAR-celler återinfunderas i patienten angriper dessa nya celler det specifika antigenet och dödar tumörcellerna.
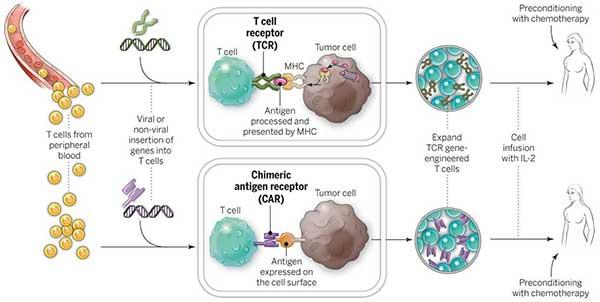
Hur fungerar CAR T-Cell-terapi?
CAR T-cellsterapi tar hjälp av kroppens eget immunsystem för att attackera och döda cancerceller. Detta görs genom att ta bort vissa specificerade celler från patientens blod, modifiera dem i labbet och återinjicera dem i patienten. CAR T-cellsterapi har gett mycket uppmuntrande resultat vid non-Hodgkin-lymfom och är därför godkänd av FDA.
Vilka är de rätta kandidaterna för CAR T-Cell-terapi?
För närvarande har FDA godkänt CAR T-Cell-terapi för vissa former av aggressivt och refraktärt non-Hodgkin-lymfom och återfallande och refraktär akut lymfatisk leukemi. Patienten måste skicka fullständiga medicinska rapporter för att fastställa användningen av CAR T-Cell-terapi för sin behandling.
Inklusionskriterier för CAR T-cellterapi:
1. Patienter med CD19+ B-cellslymfom (minst 2 tidigare kombinationskemoterapiregimer)
2. Att vara i åldern 3 till 75 år
3. ECOG-poäng ≤2
4. Kvinnor i fertil ålder måste ta ett uringraviditetstest och visat sig vara negativt före behandlingen. Alla patienter går med på att använda tillförlitliga preventivmetoder under försöksperioden och fram till uppföljning för sista gången.
Uteslutningskriterier för CAR T-cellterapi:
1. Intrakraniell hypertoni eller medvetslöshet
2. Andningsfel
3. Disseminerad intravaskulär koagulation
4. Hematosepsis eller okontrollerad aktiv infektion
5. Okontrollerad diabetes
Fördelar med CAR T-cellterapi
- > 5000 CAR T-fall gjorda av kvalificerade läkare.
- Sjukhus i Kina har utvecklat fler CAR T-celltyper inklusive CD19 & CD 22 än något annat land i världen.
- Kina genomför mer än 300 kliniska prövningar på CAR T-cellterapi. Mer än något annat land på planeten.
- Klinisk effekt av CAR T Cell liknar den i USA eller något annat land och ibland bättre.
Behandlingsprocess för CAR T-cellterapi
- Fullständig utvärdering av patienten
- T-cellinsamling från kroppen
- T-celler konstrueras sedan i laboratoriet
- Genmodifierade T-celler multipliceras sedan genom att använda dem i laboratoriet. Dessa celler fryses och skickas sedan till behandlingscentren.
- Före infusionen kan patienten ges kemoterapi för sin cancer. Detta hjälper terapin att fungera på ett bättre sätt.
- Strax efter kemoterapi infunderas CAR T-celler genom en process som liknar blodinfusion.
- Det finns en 2-3 månaders återhämtningsperiod för patienten.
Tidsram för CAR T-Cell-terapi
1. Examination och test: en vecka
2. Förbehandling & T-celluppsamling: en vecka
3. T-cellförberedelse och retur: två-tre veckor
4. Första effektivitetsanalysen: tre veckor
5. 2: a effektivitetsanalys: tre veckor.
Biverkningar av CAR T-cellterapi
De vanligaste biverkningarna av CAR T-cellterapi inkluderar:
- Cytokinfrisättningssyndrom
I vissa fall kan patienter utveckla influensaliknande symtom som feber, frossa, huvudvärk, illamående, kräkningar, lös avföring och muskel- eller ledvärk. Det kan också orsaka lågt blodtryck, andningssvårigheter och snabb puls. Dessa biverkningar beror på frisättningen av cytokiner av immuncellerna under CAR T-cellsbehandling. Dessa symtom är vanligtvis milda, men kan vara allvarliga och livshotande hos vissa patienter. - Neurologiska händelser
Neurologiska händelser kan förekomma och kan vara allvarliga hos vissa patienter. Sådana händelser inkluderar encefalopati (hjärnskada och funktionsstörning), förvirring, svårigheter att tala, agitation, kramper, sömnighet, förändrat medvetandetillstånd och förlust av balans. - Neutropeni och anemi
Vissa patienter kan utveckla neutropeni eller lågt antal vita blodkroppar. På samma sätt kan anemi eller lågt antal röda blodkroppar också uppstå på grund av denna behandling.
.
Lyckligtvis försvinner de flesta av dessa biverkningar vanligtvis av sig själva eller kan hanteras med hjälp av mediciner.
Hur effektiv är CAR T-Cell-terapi?
CAR T-cellsterapi för behandling av lymfom och andra blodcancer har visat lovande resultat. Sedan CAR-behandling med T-celler hade många patienter som tidigare hade återfallit blodtumörer lovande resultat och inga tecken på cancer. Det har också hjälpt till med rehabilitering av patienter som tidigare inte har svarat på de flesta traditionella cancerterapier.
Långtidsstudier för en större patientpopulation behövs dock för att validera effekten av denna behandling. Storskaliga experiment skulle också hjälpa till att fastställa sannolikheten för biverkningar och rätt sätt att hantera dem.
Hur mycket kostar CAR T-Cell-terapi?
Kina är världsledande inom CAR-T-cellterapi och BMT. Hittills pågår mer än 300 CAR-T-cellstudier. Kinas CAR-T-behandling är den billigaste i världen. Eftersom CAR-T-cellpreparatet är gratis nu! Patienterna behöver bara betala för behandlingen och tjänsterna. Den totala kostnaden för behandlingen kommer att vara cirka $60,000 80,000 - $XNUMX XNUMX.
Läs även detta: CAR T-cellterapi i Indien
Hur kan jag ta CAR T-cellterapi i Kina?
Patienten kan ringa +91 96 1588 1588 eller maila till cancerfax@gmail.com med patientinformation och medicinska rapporter så ordnar vi second opinion, behandlingsplan och uppskattning av utgifter.