CAR T-Cell terapija nesīkšūnu plaušu vēža ārstēšanai
Revolucionāra pieeja plaušu vēža ārstēšanā.
Vai vēlaties reģistrēties šajā progresīvajā vēža ārstēšanā?
2024. gada marts: CAR T-šūnu terapija ir potenciāla vēža ārstēšanas stratēģija, jo īpaši ļaundabīgo hematoloģisku audzēju gadījumā. Tomēr tā efektivitāte cieto audzēju, piemēram, plaušu vēža, gadījumā ir ierobežota audzēja mikrovides imūnsupresīvā rakstura dēļ. Pētnieki izstrādā nākamās paaudzes CAR T šūnas, lai veicinātu to infiltrāciju, izdzīvošanu un noturību ļaundabīgos audzējos. Notiek klīniskie pētījumi, lai novērtētu CAR T-šūnu ārstēšanas drošību un efektivitāti plaušu vēža gadījumā, un daži no tiem dod daudzsološus rezultātus. Antigēnu aizbēgšana, imunoloģiskie šķēršļi un mērķtiecīgi ārpus audzēja bojājumi ir viens no izaicinājumiem CAR T-šūnu ārstēšanā plaušu vēža ārstēšanai. Dažas stratēģijas šo problēmu risināšanai ir CAR konstrukciju projektēšana, audzēja mikrovides maiņa un gatavu CAR T šūnu izmantošana.
Viena no vadošajām slimnīcām Ķīnā ir veiksmīgi veikusi CAR T-Cell terapijas izmēģinājumus pacientiem ar nesīkšūnu plaušu vēzi. CAR T-Cell pret visiem šiem vēža veidiem ir piemērojams pacientiem pēc dažām ārstēšanas līnijām, piemēram, operācijas, ķīmijterapijas un staru terapijas, bet ar recidīvu.
No visiem ļaundabīgajiem audzējiem plaušu vēzim ir vislielākais saslimstības un mirstības līmenis visā pasaulē. Pašreizējā imūnterapijas periodā ļaundabīgo audzēju klīniskajā ārstēšanā ir izmantots arvien lielāks imūnterapijas zāļu klāsts, jo īpaši tās, kuru mērķis ir monoklonālās antivielas, lai gan tai joprojām ir daudz trūkumu. Papildus tam, ka himēriskās antigēnu receptoru modificētās T (CAR-T) šūnas tiek veiksmīgi izmantotas pret hematoloģiskiem vēzi, tās ir arī radījušas jaunas iespējas cieto audzēju, piemēram, plaušu vēža, imūnterapijai. Atbilstošu audzējam specifisku antigēnu trūkums, imūnsupresīva audzēja mikrovide, zems CAR-T šūnu iekļūšanas līmenis audzēja audos, kā arī blakusefekti utt. apgrūtina plaušu vēža specifisko antigēnu mērķēšanu ar modificētu CAR- T šūnas. Tikmēr daudzu grūtību, piemēram, audzēja līzes sindroma, neirotoksicitātes sindroma un citokīnu izdalīšanās sindroma, dēļ CAR-T šūnu klīniskā izmantošana joprojām ir ierobežota. Lai piedāvātu jaunas perspektīvas un metodes plaušu vēža CAR-T šūnu terapijas pirmsklīniskajiem pētījumiem un klīniskajiem pētījumiem, mēs šajā pārskatā iezīmējam CAR-T šūnu pamatstruktūru un ģenerācijas raksturlielumus, apkopojam tipiskos ar audzējiem saistītos. antigēnus un izcelt pašreizējās problēmas.
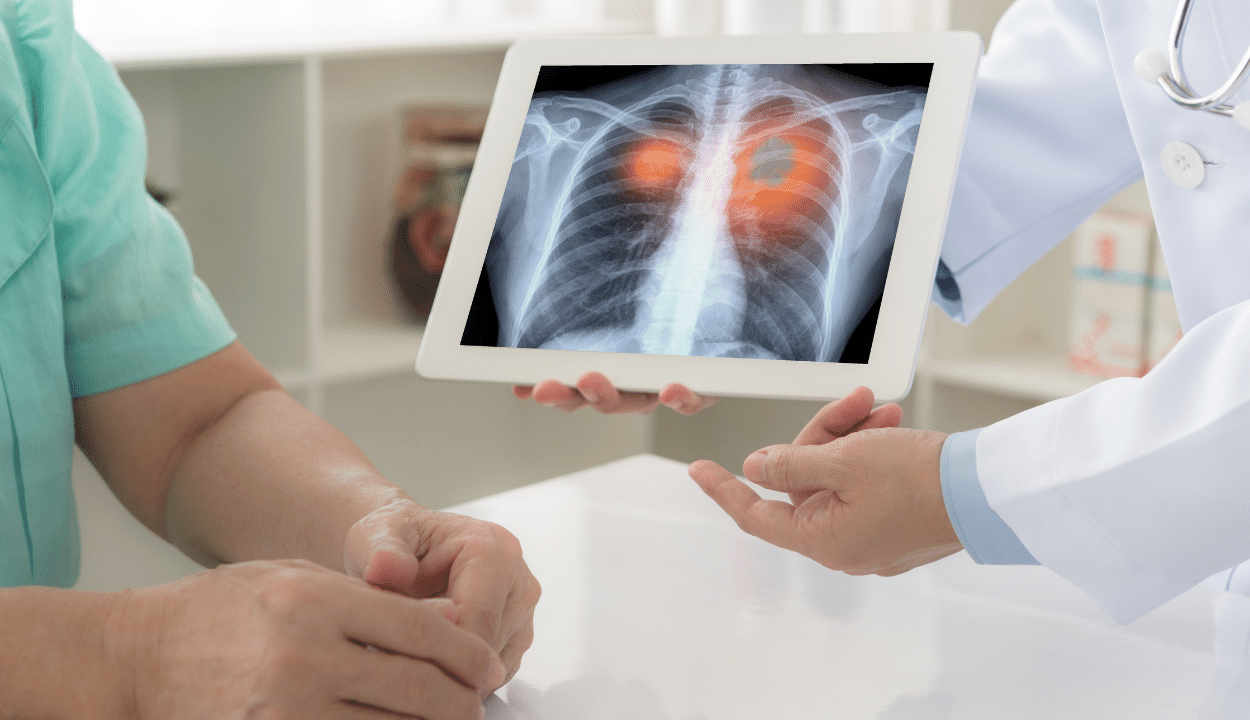
AUTOMAŠĪNU uzbūve
Kopš tās pirmsākumiem CAR izmantošana T-šūnu terapijā ir izgājusi cauri četrām iteratīvajām paaudzēm, kuras visas ir balstītas uz CAR intracelulārajiem signālu domēniem. Pirmās paaudzes CAR bija vāja aktivitāte un īss izdzīvošanas laiks in vivo, jo tie saturēja tikai antigēna atpazīšanas signālu. Otrās un trešās paaudzes CAR signālu pārraides apgabalā bija attiecīgi viena un divas kostimulējošas molekulas. Šīs izmaiņas tika veiktas, lai palielinātu T šūnu izdzīvošanu, citotoksicitāti un proliferāciju. Tika uzlabotas CAR kostimulējošās molekulas, kas uzlaboja CAR-T šūnu veiktspēju. 4-1BB vai CD28 ir divi otrās paaudzes kostimulējošie domēni, kas tiek izmantoti visbiežāk. Turklāt ir pierādīts, ka DNSX aktivējošais proteīns 10 (DAP10) uzlabo citotoksicitāti, citokīnu veidošanos un T šūnu aktivāciju. Pamatojoties uz nesīkšūnu plaušu vēža (NSCLC) šūnu līnijām, cilvēka plaušu vēža ksenotransplantācijas in vivo dzīvnieku modeļos tika pierādīta aizkavēta sākotnējā plaušu vēža augšana un paaugstināta pretvēža aktivitāte. Ceturtās paaudzes CAR-T dizainā tika pievienoti pretiekaisuma citokīni un kostimulējoši ligandi, lai palīdzētu T-šūnām infiltrēties un pārvarēt naidīgās TME nomācošās īpašības.
Ir pierādīts, ka CAR-T šūnu pastiprināšana un pretvēža efektivitāte tiek uzlabota, uzlabojot ārpusšūnu moduļa struktūru papildus intracelulāriem signāla pārraides moduļiem. Saskaņā ar Qin et al., vienas ķēdes mainīgais fragments (scFv), kas saistās ar 4. diferenciācijas (CD4)+ CAR-T šūnu kopas paplašināšanos, migrāciju un invāziju, tika padarīts elastīgāks, pievienojot. no eņģes struktūras. Lai gan otrās paaudzes CAR-T šūnas joprojām ir standarta metode terapeitiskai lietošanai, CAR strukturālā arhitektūra tiek pastāvīgi uzlabota, un tai ir izšķiroša nozīme CAR efektivitātes nodrošināšanā. T's
CAR T-šūnu terapija plaušu vēža gadījumā un mērķa antigēns
Ja mērķa antigēns tiek ekspresēts tikai uz vēža šūnām vai tiek pārmērīgi ekspresēts visās vai lielākajā daļā plaušu vēža šūnu, salīdzinot ar normālām šūnām, tas ir labākais mērķis CAR-T šūnu ārstēšanai. Lai gan nesīkšūnu plaušu vēzī (NSCLC) ir konstatēts liels skaits ar audzēju saistītu antigēnu (TAA), tikai daži no šiem antigēniem ir īpaši mērķēti uz CAR-T šūnām (8). Turklāt daži no šiem mērķa antigēniem ir vāji ekspresēti arī veselos audos, dodot dažām CAR-T šūnām spēju uzbrukt veselām šūnām.
Epidermas augšanas faktora receptors (EGFR), cilvēka epidermas augšanas faktora receptors 2 (HER2), mezotelīns (MSLN), prostatas cilmes šūnu antigēns (PSCA), mucīns 1 (MUC1), karcinoembrionālais antigēns (CEA), tirozīna kināzei līdzīgs bāreņu receptors ( ROR1), programmētais nāves ligands 1 (PD-L1) un CD80/CD86 ir vieni no mērķiem, kas pašlaik tiek pētīti attiecībā uz CAR.
Plaušu vēža pacients, kuram tiek veikta CAR T-šūnu terapija
2009. gada novembrī pacientam tika konstatēta kreisā plaušu masa un tika veikta radikāla kreisā plaušu vēža radikāla operācija. Patoloģija: plaušu adenokarcinoma;
No 2013. gada janvāra līdz 2017. gada janvārim smadzenēs radās trīs metastāzes, un secīgi tika veikta operācija un staru terapija ar sliktu kontroli;
No 2017. gada marta līdz 2017. gada septembrim smadzeņu metastāzēm 1 ārstēšanas kursos tika ievadītas mesoCAR-αPD1 šūnas, kas ekspresēja PD-6 antivielas. Pēc ārstēšanas PR tika novērtēts, un audzēji ievērojami saruka tikai ar nelielu atlieku daudzumu.
CAR T-Cell terapija Ķīnā
CAR-T šūnu terapija Ķīnā aug ļoti strauji. Rezultāti no CAR T-šūnu terapija Ķīnā un kopējais izārstēšanas rādītājs šobrīd ir viens no labākajiem pasaulē. Ir vairāk nekā 300 klīnisko pētījumu, kas notiek Ķīna CAR T šūnu terapijai. Ķīna ir viena no pirmajām valstīm, kas piedāvā CAR T šūnu terapiju pēc ASV & UK. CAR-T klīnisko pētījumu skaita ziņā Ķīna ir otrajā vietā aiz ASV, reģistrējot aptuveni 33% izmēģinājumu visā pasaulē. CAR T-šūnu terapiju skaits klīniskajā attīstībā pēdējos gados ir strauji pieaudzis. Pašlaik Ķīnā notiek vairāk nekā 300 klīnisku pētījumu par ļaundabīgiem hematoloģiskiem audzējiem, kā arī cietajiem audzējiem.
Ķīnas plašie pētījumi un sasniegumi jaunu mērķa antigēnu meklējumos, CAR struktūras optimizācijā, kokteiļterapijas CAR-T terapijā, kombinētajā terapijā un CAR-T šūnu lietojumu paplašināšanā liecina, ka mēs šobrīd esam uz revolūcijas sliekšņa CAR- T terapija. ASV FDA ir apstiprinājusi CAR T šūnu terapiju recidivējošas B akūtas limfoblastiskas leikēmijas, limfomas un multiplās mielomas ārstēšanai. Ķīna nesen apstiprināja CAR T-Cell terapiju dažiem cietiem vēža veidiem. Pacienti no visas pasaules, visticamāk, gūs labumu no šīs attīstības.
Jūs varētu vēlēties lasīt: CAR T-Cell terapija Ķīnā
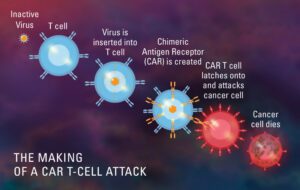
Kas ir CAR T-šūnu terapija (himēriskie antigēnu receptori)?
CAR T-Cell terapija ir imūnterapijas veids, kurā tiek izmantotas īpaši modificētas T-šūnas, kas ir daļa no mūsu imūnsistēmas, lai cīnītos pret vēzi. Pacientu T šūnu paraugs tiek savākts no asinīm, pēc tam tas tiek modificēts, lai uz to virsmas izveidotu īpašas struktūras, ko sauc par himēriskajiem antigēna receptoriem (CAR). Kad šīs modificētās CAR šūnas tiek atkārtoti ievadītas pacientam, šīs jaunās šūnas uzbrūk specifiskajam antigēnam un nogalina audzēja šūnas.
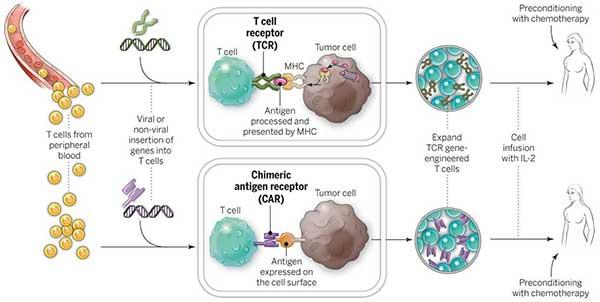
Kā darbojas CAR T-Cell terapija?
CAR T-šūnu terapijai nepieciešama paša organisma imūnsistēmas palīdzība, lai uzbruktu un iznīcinātu vēža šūnas. Tas tiek darīts, noņemot dažas norādītās šūnas no pacienta asinīm, pārveidojot tās laboratorijā un atkārtoti injicējot pacientam. CAR T šūnu terapija ir devusi ļoti iepriecinošus rezultātus ne-Hodžkina limfomas gadījumā un tādējādi to apstiprinājusi FDA.
Kas ir īstie kandidāti uz CAR T-Cell terapiju?
Šobrīd FDA ir apstiprinājusi CAR T-Cell terapiju dažiem agresīvas un refraktāras ne-Hodžkina limfomas un recidivējošas un refraktāras akūtas limfoblastiskas leikēmijas veidiem. Pacientam ir jānosūta pilni medicīniskie ziņojumi, lai pārliecinātos par CAR T-Cell terapijas izmantošanu viņa ārstēšanai.
Iekļaušanas kritēriji CAR T šūnu terapijai:
1. Pacienti ar CD19 + B-šūnu limfomu (vismaz 2 iepriekšējas kombinētas ķīmijterapijas shēmas)
2. Būt vecumā no 3 līdz 75 gadiem
3. ECOG rezultāts ≤2
4. Sievietēm reproduktīvā vecumā pirms ārstēšanas ir jāveic urīna grūtniecības tests, un tas ir negatīvs. Visi pacienti piekrīt izmantot drošas kontracepcijas metodes izmēģinājuma periodā un līdz pēdējai novērošanai.
Izslēgšanas kritēriji CAR T šūnu terapijai:
1. Intrakraniāla hipertensija vai bezsamaņa
2. Elpošanas mazspēja
3. Izkliedēta intravaskulāra koagulācija
4. Hematosepsis vai nekontrolēta aktīva infekcija
5. Nekontrolēts cukura diabēts
CAR T-Cell terapijas priekšrocības
- > 5000 CAR T gadījumu veic augsti kvalificēti ārsti.
- Ķīnas slimnīcas ir izstrādājušas vairāk CAR T šūnu tipu, ieskaitot CD19 un CD 22, nekā jebkurā citā pasaules valstī.
- Ķīna veic vairāk nekā 300 klīniskos pētījumus par CAR T šūnu terapiju. Vairāk nekā jebkura cita planētas valsts.
- CAR T šūnu klīniskā iedarbība ir līdzīga tai, kāda ir ASV vai jebkurā citā valstī, un dažreiz labāk.
Ārstēšanas process CAR T-Cell terapijai
- Pilnīga pacienta novērtēšana
- T šūnu savākšana no ķermeņa
- Tad T šūnas tiek inženierijas laboratorijā
- Pēc tam ģenētiski modificētās T-šūnas tiek pavairotas, izmantojot to audzēšanu laboratorijā. Šīs šūnas tiek sasaldētas un pēc tam nosūtītas uz ārstniecības centriem.
- Pirms infūzijas pacientam var veikt vēža ķīmijterapiju. Tas palīdz terapijai darboties labāk.
- Drīz pēc ķīmijterapijas CAR T-šūnas tiek ievadītas ar procesu, kas ir līdzīgs asins infūzijai.
- Pacientam ir 2-3 mēnešu atveseļošanās periods.
Laika grafiks CAR T-Cell terapijai
1. Pārbaude un tests: viena nedēļa
2. Pirmsapstrāde un T-šūnu savākšana: viena nedēļa
3. T-šūnu sagatavošana un atgriešana: divas trīs nedēļas
4. 1. efektivitātes analīze: trīs nedēļas
5. 2. efektivitātes analīze: trīs nedēļas.
CAR T-Cell terapijas blakusparādības
CAR T-šūnu terapijas biežākās blakusparādības ir šādas:
- Citokīnu izdalīšanās sindroms
Dažos gadījumos pacientiem var attīstīties gripai līdzīgi simptomi, piemēram, drudzis, drebuļi, galvassāpes, slikta dūša, vemšana, šķidri izkārnījumi un muskuļu vai locītavu sāpes. Tas var izraisīt arī zemu asinsspiedienu, apgrūtinātu elpošanu un ātru sirdsdarbības ātrumu. Šīs blakusparādības ir saistītas ar citokīnu izdalīšanos imūnās šūnās CAR T-šūnu terapijas laikā. Šie simptomi parasti ir viegli, bet dažiem pacientiem var būt nopietni un dzīvībai bīstami. - Neiroloģiski notikumi
Var rasties neiroloģiski notikumi, kas dažiem pacientiem var būt nopietni. Šādi notikumi ir encefalopātija (smadzeņu traumas un nepareiza darbība), apjukums, grūtības runāt, uzbudinājums, krampji, miegainība, mainīts apziņas stāvoklis un līdzsvara zudums. - Neitropēnija un anēmija
Dažiem pacientiem var attīstīties neitropēnija vai zems balto šūnu skaits. Līdzīgi šīs terapijas dēļ var rasties arī anēmija vai zems sarkano asins šūnu skaits.
.
Par laimi, lielākā daļa no šīm blakusparādībām parasti izzūd pašas no sevis vai tās var pārvaldīt, izmantojot medikamentus.
Cik efektīva ir CAR T-Cell terapija?
CAR T šūnu terapija limfomas un citu asins vēža ārstēšanai ir parādījusi daudzsološus rezultātus. Kopš CAR T šūnu ārstēšanas daudziem pacientiem, kuriem iepriekš bija recidivējoši asins audzēji, bija daudzsološi rezultāti un nebija vēža pazīmju. Tas ir palīdzējis arī rehabilitēt pacientus, kuri iepriekš nav spējuši reaģēt uz lielāko daļu tradicionālo vēža terapiju.
Tomēr, lai apstiprinātu šīs ārstēšanas efektivitāti, ir vajadzīgi ilgtermiņa pētījumi lielākai pacientu grupai. Liela mēroga eksperimenti arī palīdzētu noteikt blakusparādību iespējamību un pareizos veidus, kā ar tām rīkoties.
Cik maksā CAR T-Cell terapija?
Ķīna ir pasaules līderis CAR-T šūnu terapijas un BMT jomā. Līdz šim notiek vairāk nekā 300 CAR-T šūnu klīnisko pētījumu. Ķīnas CAR-T ārstēšana ir visbudžetākā visā pasaulē. Tā kā CAR-T šūnu sagatavošana tagad ir bez maksas! Pacientiem ir jāmaksā tikai par ārstēšanu un pakalpojumiem. Kopējās ārstēšanas izmaksas būs aptuveni 60,000 80,000–XNUMX XNUMX USD.
Izlasiet arī šo: CAR T šūnu terapija Indijā
Kā es varu lietot CAR T-Cell terapiju Ķīnā?
Pacients var zvanīt pa tālruni +91 96 1588 1588 vai sūtīt e-pastu uz cancerfax@gmail.com ar pacienta informāciju un medicīniskajiem ziņojumiem, un mēs vienosimies par otru atzinumu, ārstēšanas plānu un izdevumu tāmi.