Terapia CAR T-Cell w niedrobnokomórkowym raku płuca
Rewolucyjne podejście w leczeniu raka płuc.
Chcesz zapisać się na przełomową terapię onkologiczną?
March 2024 : CAR T-cell therapy is a potential cancer treatment strategy, notably in hematological malignancies. However, its effectiveness in solid tumors, such as lung cancer, is limited due to the tumor microenvironment’s immunosuppressive nature. Researchers are developing next-generation CAR T cells to boost their infiltration, survival, and persistence inside malignancies. Clinical trials are underway to assess the safety and efficacy of CAR T-cell treatments in lung cancer, with some yielding promising results. Antigen escape, immunological barriers, and on-target off-tumor damage are among the challenges in CAR T-cell treatment for lung cancer. Engineering CAR constructs, altering the guz microenvironment, and employing off-the-shelf CAR T cells are some strategies for addressing these problems.
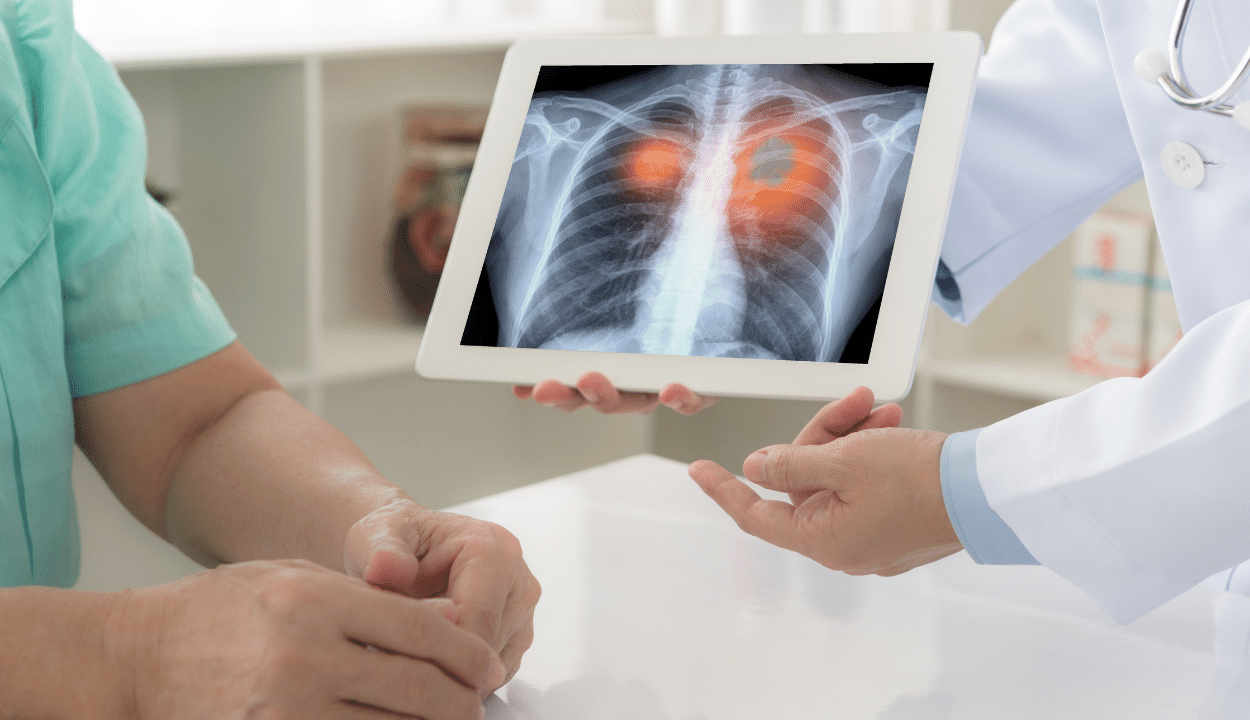
One of the leading hospitals in China has successfully conducted trials of CAR T-Cell therapy in niedrobnokomórkowego raka płuca patients. CAR T-Cell on all these cancers is applicable for patients after some lines of treatment such as surgery, chemotherapy and radiotherapy but relapsed.
Of all malignancies, lung cancer has the greatest incidence and fatality rates worldwide. A growing variety of immunotherapeutic medicines, particularly those that target monoclonal antibodies, have been employed in the clinical treatment of malignancy in the current immunoterapia period, although it still has numerous drawbacks. In addition to being utilised successfully against haematological cancers, chimeric antigen receptor-modified T (CAR-T) cells have also created new opportunities for the immunotherapy of solid tumours, such as lung cancer. The lack of appropriate tumor-specific antigens, an immunosuppressive tumour microenvironment, a low level of CAR-T cell penetration into tumour tissues, together with off-target effects, etc. make it difficult to target rak płuc-specific antigens with modified CAR-T cells. Meanwhile, due to numerous difficulties such as tumor lysis syndrome, neurotoxicity syndrome, and zespół uwalniania cytokin, the clinical usage of CAR-T cells is still restricted. With the goal of offering fresh perspectives and methods for pre-clinical studies and clinical trials of CAR-T cell therapy for lung cancer, we outline the fundamental structure and generation characteristics of CAR-T cells in this review, summarise the typical tumor-associated antigens, and highlight the current challenges.
Struktura CARS
Od samego początku stosowanie CAR w terapii komórkami T przeszło cztery iteracyjne generacje, z których wszystkie są oparte na wewnątrzkomórkowych domenach sygnałowych CAR. Pierwsza generacja CAR miała słabą aktywność i krótki czas przeżycia in vivo, ponieważ zawierała tylko sygnał rozpoznawania antygenu. Obszar transdukcji sygnału odpowiednio drugiej i trzeciej generacji CAR zawierał jedną i dwie cząsteczki kostymulujące. Zmiany te zostały wprowadzone w celu zwiększenia przeżywalności, cytotoksyczności i proliferacji komórek T. Cząsteczki kostymulujące w CAR zostały ulepszone, co poprawiło wydajność komórek CAR-T. 4-1BB lub CD28 to dwie najczęściej wykorzystywane domeny kostymulujące drugiej generacji. Ponadto wykazano, że cytotoksyczność, produkcja cytokin i aktywacja komórek T są poprawiane przez białko aktywujące DNAX 10 (DAP10). Na podstawie linii komórkowych niedrobnokomórkowego raka płuc (NSCLC) wykazano opóźniony początkowy wzrost raka płuc i zwiększoną aktywność przeciwnowotworową w zwierzęcych modelach ksenotransplantacji ludzkiego raka płuc in vivo. Cytokiny prozapalne i ligandy kostymulujące zostały dodane w projekcie CAR-T czwartej generacji, aby pomóc limfocytom T w infiltracji i wyjściu poza tłumiące właściwości wrogiego TME.
Wykazano, że amplifikacja i skuteczność przeciwnowotworowa komórek CAR-T są wzmocnione przez poprawę struktury modułu zewnątrzkomórkowego oprócz modułów transdukcji sygnału wewnątrzkomórkowego. Według Qin i in., jednołańcuchowy fragment zmienny (scFv), który wiąże się i sprzyja ekspansji, migracji i inwazji klastra różnicowania 4 (CD4) + komórek CAR-T, stał się bardziej elastyczny przez dodanie konstrukcji zawiasowej. Chociaż komórki CAR-T drugiej generacji nadal są standardową metodą zastosowań terapeutycznych, architektura strukturalna CAR-T jest stale ulepszana i ma kluczowe znaczenie dla skuteczności CAR. T
Terapia CAR T-Cell w raku płuca i antygen docelowy
Kiedy docelowy antygen ulega ekspresji wyłącznie na komórkach rakowych lub jest nadeksprymowany na wszystkich lub większości komórek raka płuc w porównaniu z normalnymi komórkami, jest to najlepszy cel dla leczenia komórkami CAR-T. Chociaż w niedrobnokomórkowym raku płuca (NSCLC) znaleziono dużą liczbę antygenów związanych z nowotworem (TAA), tylko kilka z tych antygenów było specyficznie ukierunkowanych przez komórki CAR-T (8). Ponadto niektóre z tych docelowych antygenów są również słabo eksprymowane w zdrowych tkankach, co daje niektórym komórkom CAR-T zdolność do atakowania zdrowych komórek.
Receptor naskórkowego czynnika wzrostu (EGFR), receptor ludzkiego naskórkowego czynnika wzrostu 2 (HER2), mezotelina (MSLN), antygen komórek macierzystych prostaty (PSCA), mucyna 1 (MUC1), antygen rakowo-embrionalny (CEA), receptor sierocy podobny do kinazy tyrozynowej ( ROR1), ligand programowanej śmierci 1 (PD-L1) i CD80/CD86 należą do celów obecnie badanych pod kątem CAR.
Pacjent z rakiem płuc w trakcie terapii CAR T-Cell
W listopadzie 2009 roku u pacjentki stwierdzono guz w płucu lewym i przeszła radykalną operację raka płuca lewego. Patologia: gruczolakorak płuc;
Od stycznia 2013 r. Do stycznia 2017 r. Wystąpiły trzy przerzuty do mózgu, a operację i radioterapię przeprowadzono kolejno ze słabą kontrolą;
Od marca 2017 r. Do września 2017 r. W przypadku przerzutów do mózgu komórki mezoCAR-αPD1 wyrażające przeciwciała PD-1 podawano przez 6 cykli leczenia. Po leczeniu oceniono PR i guzy znacznie się zmniejszyły z niewielką ilością pozostałości.
Terapia CAR T-Cell w Chinach
Terapia CAR-T Cell w Chinach rośnie w bardzo szybkim tempie. Wyniki Terapia komórkami T CAR w Chinach a ogólny wskaźnik wyleczeń należy obecnie do najlepszych na świecie. W kraju prowadzonych jest ponad 300 badań klinicznych Chiny do terapii komórkami CAR T. Chiny są jednym z pierwszych krajów, które oferują terapię komórkami T CAR USA & UK. Pod względem liczby badań klinicznych CAR-T Chiny zajmują drugie miejsce po USA, rejestrując około 33% badań na całym świecie. W ostatnich latach liczba terapii komórkami T CAR znajdujących się w fazie rozwoju klinicznego gwałtownie wzrosła. Obecnie w Chinach prowadzi się ponad 300 badań klinicznych dotyczących nowotworów hematologicznych i guzów litych.
China’s extensive explorations and breakthroughs in the search of novel target antigens, optimization of CAR structure, cocktail CAR-T therapy, combination therapy, and extension of CAR-T cell applications, imply that we are currently on the verge of a revolution in CAR-T therapy. US FDA has approved Terapia CAR T Cell for relapsed B Acute lymphoblastic leukemia, lymphoma & multiple myeloma. Chiny zatwierdził niedawno terapię komórkami T CAR w leczeniu niektórych nowotworów litych. Na tym rozwiązaniu prawdopodobnie skorzystają pacjenci z całego świata.
Może chcesz przeczytać: Terapia CAR T-Cell w Chinach
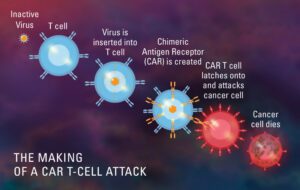
Co to jest terapia CAR T-Cell (chimeryczne receptory antygenowe)?
Terapia komórkami T CAR jest formą immunoterapii wykorzystującej specjalnie zmodyfikowane komórki T, które są częścią naszego układu odpornościowego w walce z rakiem. Z krwi pacjenta pobiera się próbkę limfocytów T, która następnie jest modyfikowana w celu wytworzenia na ich powierzchni specjalnych struktur zwanych chimerowymi receptorami antygenowymi (CAR). Kiedy te zmodyfikowane komórki CAR zostaną ponownie podane pacjentowi, te nowe komórki atakują specyficzny antygen i zabijają komórki nowotworowe.
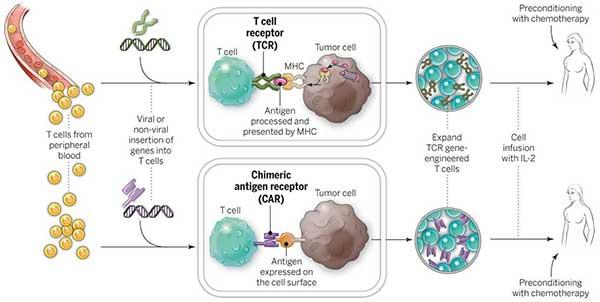
Jak działa terapia CAR T-Cell?
Terapia komórkami CAR T korzysta z pomocy własnego układu odpornościowego organizmu w atakowaniu i zabijaniu komórek rakowych. Odbywa się to poprzez usunięcie określonych komórek z krwi pacjenta, modyfikację ich w laboratorium i ponowne wstrzyknięcie pacjentowi. Terapia komórkami CAR T przyniosła bardzo zachęcające wyniki w: Chłoniak nieziarniczy i tym samym zatwierdzony przez FDA.
Kim są właściwi kandydaci do terapii CAR T-Cell?
At present FDA has approved CAR T-Cell therapy for some forms of aggressive and refractory Non-Hodgkin lymphoma and relapsed and refractory ostra białaczka limfoblastyczna. Pacjent musi przesłać pełne raporty medyczne w celu potwierdzenia zastosowania terapii CAR T-Cell w jego leczeniu.
Kryteria włączenia do terapii limfocytami T CAR:
1. Pacjenci z chłoniakiem z komórek B CD19+ (co najmniej 2 wcześniejsze schematy chemioterapii skojarzonej)
2. Być w wieku od 3 do 75 lat
3. Wynik ECOG ≤2
4. U kobiet w wieku rozrodczym przed rozpoczęciem leczenia należy wykonać test ciążowy z moczu z wynikiem ujemnym. Wszystkie pacjentki wyrażają zgodę na stosowanie skutecznych metod antykoncepcji w okresie próbnym i do ostatniej wizyty kontrolnej.
Kryteria wykluczenia terapii CAR z limfocytami T:
1. Nadciśnienie wewnątrzczaszkowe lub utrata przytomności
2. Niewydolność oddechowa
3. Rozsiane wykrzepianie wewnątrznaczyniowe
4. Hematosepsa lub niekontrolowana czynna infekcja
5. Niekontrolowana cukrzyca
Zalety terapii CAR T-Cell
- > 5000 przypadków CAR T wykonanych przez wysoko wykwalifikowanych lekarzy.
- Szpitale w Chinach opracowały więcej typów komórek CAR T, w tym CD19 i CD 22, niż w jakimkolwiek innym kraju na świecie.
- Chiny prowadzą ponad 300 badań klinicznych nad terapią CAR T Cell. Bardziej niż w jakimkolwiek innym kraju na świecie.
- Efekt kliniczny CAR T Cell jest podobny do tego w USA lub jakimkolwiek innym kraju, a czasem lepszy.
Proces leczenia w terapii CAR T-Cell
- Pełna ocena pacjenta
- Pobieranie komórek T z organizmu
- Komórki T są następnie konstruowane w laboratorium
- Komórki T poddane inżynierii genetycznej są następnie namnażane poprzez hodowanie ich w laboratorium. Komórki te są zamrażane, a następnie wysyłane do ośrodków leczenia.
- Przed wlewem pacjent może otrzymać chemioterapię z powodu raka. Pomaga to w lepszym działaniu terapii.
- Wkrótce po chemioterapii limfocyty CAR są podawane w procesie podobnym do infuzji krwi.
- Pacjent ma 2-3 miesiące na rekonwalescencję.
Ramy czasowe terapii CAR T-Cell
1. Egzamin i test: jeden tydzień
2. Leczenie wstępne i pobieranie komórek T: jeden tydzień
3. Przygotowanie i zwrot komórek T: dwa-trzy tygodnie
4. 1. Analiza efektywności: trzy tygodnie
5. II analiza efektywności: trzy tygodnie.
Skutki uboczne terapii CAR T-Cell
Typowe skutki uboczne terapii limfocytami T CAR obejmują:
- zespół uwalniania cytokin
W niektórych przypadkach u pacjentów mogą wystąpić objawy grypopodobne, takie jak gorączka, dreszcze, ból głowy, nudności, wymioty, luźne stolce oraz bóle mięśni lub stawów. Może również powodować niskie ciśnienie krwi, trudności w oddychaniu i szybkie bicie serca. Te działania niepożądane są spowodowane uwalnianiem cytokin przez komórki odpornościowe podczas terapii komórkami T CAR. Objawy te są zwykle łagodne, ale u niektórych pacjentów mogą być poważne i zagrażać życiu. - Zdarzenia neurologiczne
Mogą wystąpić zdarzenia neurologiczne, które u niektórych pacjentów mogą być poważne. Takie zdarzenia obejmują encefalopatię (uszkodzenie mózgu i nieprawidłowe działanie), splątanie, trudności z mówieniem, pobudzenie, drgawki, senność, zmieniony stan świadomości i utratę równowagi. - Neutropenia i anemia
U niektórych pacjentów może rozwinąć się neutropenia lub mała liczba białych krwinek. Podobnie, z powodu tej terapii może również wystąpić niedokrwistość lub mała liczba czerwonych krwinek.
.
Na szczęście większość z tych działań niepożądanych zwykle ustępuje samoistnie lub można im zaradzić za pomocą leków.
Jak skuteczna jest terapia CAR T-Cell?
Terapia komórkami T CAR w leczeniu chłoniak i innych nowotworów krwi przyniosło obiecujące wyniki. Od czasu leczenia komórkami T CAR u wielu pacjentów wystąpił wcześniej nawrót choroby nowotwory krwi dały obiecujące wyniki i nie wskazywały na raka. Pomógł także w rehabilitacji pacjentów, którzy wcześniej nie reagowali na większość tradycyjnych terapii przeciwnowotworowych.
Potrzebne są jednak długoterminowe badania na większej populacji pacjentów, aby zweryfikować skuteczność tego leczenia. Eksperymenty na dużą skalę pomogłyby również w określeniu prawdopodobieństwa wystąpienia skutków ubocznych i właściwych sposobów radzenia sobie z nimi.
Ile kosztuje terapia komórkami T CAR?
Chiny są światowym liderem terapii komórkami CAR-T i BMT. Do chwili obecnej trwa ponad 300 badań klinicznych z udziałem komórek CAR-T. Chińska terapia CAR-T jest najbardziej budżetową metodą na świecie. Ponieważ przygotowanie komórek CAR-T jest teraz bezpłatne! Pacjenci płacą jedynie za leczenie i usługi. Całkowity koszt leczenia wyniesie około 60,000 80,000–XNUMX XNUMX dolarów.
Przeczytaj też to: Terapia CAR T Cell w Indiach
Jak mogę skorzystać z terapii komórkami T CAR w Chinach?
Pacjent może zadzwonić pod numer +91 96 1588 1588 lub wysłać e-mail na adres rakafax@gmail.com, podając dane pacjenta i raporty medyczne, a my zorganizujemy drugą opinię, plan leczenia i oszacowanie wydatków.