બ્લડ કેન્સર
રોગ વિશે
બ્લડ કેન્સર
મોટાભાગના લોહીના કેન્સર, જેને હિમેટોલોજિક કેન્સર તરીકે પણ ઓળખવામાં આવે છે, તે અસ્થિ મજ્જાથી શરૂ થાય છે, જ્યાં લોહી બનાવવામાં આવે છે. બ્લડ કેન્સર ત્યારે થાય છે જ્યારે અનિયમિત રક્ત કોશિકાઓ નિયંત્રણ બહાર વિકાસ કરવાનું શરૂ કરે છે, જે સામાન્ય રક્ત કોશિકાઓના કાર્યમાં વિક્ષેપ પાડે છે જે લડાઇ કરે છે ચેપ અને નવા રક્ત કોશિકાઓ બનાવે છે. બ્લડ કેન્સર તમારા રક્ત કોશિકાઓના વિકાસ અને કાર્યને અવરોધે છે.
આમાંના મોટાભાગના કેન્સર તમારા અસ્થિ મજ્જામાં લોહી બને છે ત્યાંથી શરૂ થાય છે. સ્ટેમ સેલ્સ વધે છે અને તમારા અસ્થિ મજ્જામાં ત્રણ રક્તકણોમાં ફેરવાય છે: લાલ રક્તકણો, શ્વેત રક્તકણો અથવા પ્લેટલેટ્સ. મોટાભાગના રક્તકણોમાં, અનિયમિત રક્તકણોની અનિયંત્રિત વૃદ્ધિ રક્તકણોના સામાન્ય ઉત્પાદનને અટકાવે છે. આ અસામાન્ય રક્તકણો, અથવા કેન્સર કોષો, રક્તને તેના ઘણા કાર્યો કરતા અટકાવે છે, જેમ કે ગંભીર રક્તસ્રાવ અટકાવવા અથવા ચેપ સામે લડવા.
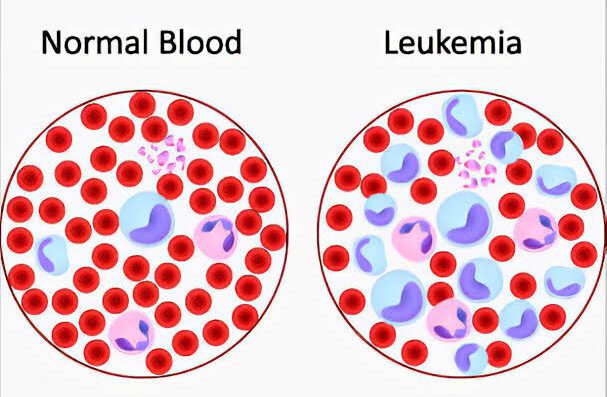
બ્લડ કેન્સર કયા પ્રકારનાં છે?
લોહીનાં કેન્સરનાં ત્રણ પ્રકાર છે:
- લ્યુકેમિયા: અનિયમિત શ્વેત રક્તકણોનો ઝડપી વિકાસ તમારા લોહી અને અસ્થિમજ્જામાં કેન્સરનું કારણ બને છે. મોટી સંખ્યામાં ખામીયુક્ત શ્વેત રક્તકણો ચેપનો સામનો કરવામાં અસમર્થ હોય છે અને લાલ રક્તકણો અને પ્લેટલેટ્સ ઉત્પન્ન કરવાની અસ્થિમજ્જાની ક્ષમતાને અવરોધે છે.
- લિમ્ફોમા: આ રક્ત કેન્સરનું એક સ્વરૂપ છે જે લસિકા તંત્રને અસર કરે છે, જે શરીરમાંથી વધારાનું પ્રવાહી દૂર કરે છે અને રોગપ્રતિકારક કોષો ઉત્પન્ન કરે છે. લિમ્ફોસાઇટ્સ એ ચેપ સામે લડતા શ્વેત રક્તકણોનો એક પ્રકાર છે. તમારા લસિકા ગાંઠો અને અન્ય પેશીઓમાં, નિષ્ક્રિય લિમ્ફોસાઇટ્સ લિમ્ફોમા કોષો, જે વધે છે અને એકઠા કરે છે. આ કેન્સરગ્રસ્ત કોષો સમય જતાં રોગપ્રતિકારક શક્તિને નબળી પાડે છે.
- માયલોમા: આ પ્લાઝ્મા સેલ કેન્સર છે. પ્લાઝ્મા સેલ એ શ્વેત રક્તકણો છે જે એન્ટિબોડીઝ ઉત્પન્ન કરે છે જે રોગ સામે લડે છે અને ચેપ. માયલોમા કોષો સામાન્ય એન્ટિબોડીના વિકાસને અટકાવે છે, તમારા શરીરની રોગપ્રતિકારક શક્તિને ચેડા અને ચેપની સંવેદનશીલતાને છોડી દે છે.
ઝાંખી
બ્લડ કેન્સર, અથવા હિમેટોલોજિક કેન્સર, એક એવી સ્થિતિ છે જે રક્તકણોના ઉત્પાદન અને કાર્યક્ષમતાને અસર કરે છે. બ્લડ કેન્સર અસ્થિ મજ્જામાં શરૂ થાય છે, જે રક્તકણો અથવા લસિકા ગાંઠો બનાવવા માટે જવાબદાર છે. બ્લડ કેન્સરના ત્રણ મુખ્ય પ્રકારોમાં લ્યુકેમિયા, લિમ્ફોમા અને માયલોમાનો સમાવેશ થાય છે.
લ્યુકેમિયામાં અસામાન્ય શ્વેત રક્તકણોનું ઉત્પાદન ઝડપી બને છે, જે અસ્થિ મજ્જાના સામાન્ય રક્તકણોના ઉત્પાદનમાં દખલ કરે છે. લ્યુકેમિયા તીવ્ર (આક્રમક) અથવા ક્રોનિક (ધીમી ગતિએ વધતો) હોય છે. લિમ્ફોમા એ લસિકા તંત્રનો એક વિકાર છે, જેમાં લિમ્ફોસાઇટ્સ (શ્વેત રક્તકણો) સામેલ છે અને લસિકા ગાંઠોમાં ગાંઠો બનાવે છે. બે સ્વરૂપો હોજકિન લિમ્ફોમા અને નોન-હોજકિન લિમ્ફોમા છે. માયલોમામાં પ્લાઝ્મા કોષોનો સમાવેશ થાય છે, જે રોગપ્રતિકારક શક્તિને નબળી પાડે છે અને હાડકાંને નુકસાન પહોંચાડે છે.
લક્ષણો ઘણીવાર સામાન્ય હોય છે અને તેમાં થાક, વારંવાર ચેપ, વજન ઘટાડવું, સરળતાથી ઉઝરડા અથવા રક્તસ્ત્રાવ, અને લસિકા ગાંઠોમાં સોજો શામેલ છે. નિદાન માટે રક્ત પરીક્ષણો, અસ્થિ મજ્જા બાયોપ્સી અને ઇમેજિંગ સ્કેનનો ઉપયોગ થાય છે. સારવાર કેન્સરના પ્રકાર અને તબક્કા સાથે બદલાય છે અને તે કીમોથેરાપી, રેડિયેશન થેરાપી, ઇમ્યુનોથેરાપી, લક્ષિત ઉપચાર અથવા સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટેશન હોઈ શકે છે.
બ્લડ કેન્સરનું કારણ જાણી શકાયું નથી, તેમ છતાં જોખમી પરિબળો આનુવંશિક વલણ, કેટલાક રસાયણો અથવા કિરણોત્સર્ગના સંપર્કમાં આવવું અને રોગપ્રતિકારક તંત્રના રોગો છે. સંશોધન પ્રગતિને કારણે બચવાના દરમાં સુધારો થયો છે, જેમાં વહેલા નિદાન પણ એક મહત્વપૂર્ણ પરિબળ છે. વૈશ્વિક સ્તરે સંસ્થાઓ સુધારેલા ઉપચાર અને સારવાર માટે અભ્યાસોને પ્રાયોજિત કરવાનું ચાલુ રાખે છે.
બ્લડ કેન્સર હજુ પણ એક મુખ્ય આરોગ્ય સમસ્યા છે, છતાં સતત તબીબી પ્રગતિ દર્દીઓ માટે વધુ સારી સારવાર અને જીવનની સારી ગુણવત્તાનું વચન આપે છે. જાગૃતિ અને વહેલું નિદાન એ રોગના સફળ સંચાલનના પાયાના પથ્થરો છે.
કારણો
બ્લડ કેન્સરના કારણો
બ્લડ કેન્સર (લ્યુકેમિયા, લિમ્ફોમા અને માયલોમા) ના ચોક્કસ કારણો સંપૂર્ણપણે સમજી શકાયા નથી, પરંતુ સંશોધન સૂચવે છે કે આનુવંશિક, પર્યાવરણીય અને જીવનશૈલી પરિબળોનું મિશ્રણ તેના વિકાસમાં ફાળો આપી શકે છે.
1. આનુવંશિક પરિબળો
- વારસાગત પરિવર્તન: ડાઉન સિન્ડ્રોમ, ફેન્કોની એનિમિયા અને લી-ફ્રોમેની સિન્ડ્રોમ જેવા કેટલાક આનુવંશિક વિકારો જોખમ વધારે છે.
- કૌટુંબિક ઇતિહાસ: બ્લડ કેન્સરનો કૌટુંબિક ઇતિહાસ જોખમ થોડું વધારી શકે છે, જોકે મોટાભાગના કેસો સીધા વારસાગત નથી હોતા.
2. પર્યાવરણીય અને રાસાયણિક સંપર્ક
- રેડિયેશન: આયનાઇઝિંગ રેડિયેશન (દા.ત., પરમાણુ અકસ્માતો, રેડિયેશન થેરાપી) ના વધુ સંપર્કમાં આવવાથી અસ્થિ મજ્જાના કોષોને નુકસાન થઈ શકે છે.
- બેન્ઝીન અને રસાયણો: બેન્ઝીન (ગેસોલિન, પ્લાસ્ટિક અને જંતુનાશકોમાં જોવા મળતા) જેવા ઔદ્યોગિક રસાયણોના લાંબા ગાળાના સંપર્કમાં રહેવાથી લ્યુકેમિયા થાય છે.
- કીમોથેરાપી દવાઓ: અન્ય કેન્સર માટે કેટલીક કીમોથેરાપી અને રેડિયેશન સારવાર પછીથી બ્લડ કેન્સરનું જોખમ વધારી શકે છે.
3. રોગપ્રતિકારક તંત્રની વિકૃતિઓ
- સ્વયંપ્રતિરક્ષા રોગો: રુમેટોઇડ સંધિવા અને HIV/AIDS જેવી સ્થિતિઓ રોગપ્રતિકારક શક્તિને નબળી પાડે છે, જેનાથી લિમ્ફોમાનું જોખમ વધે છે.
- ક્રોનિક ચેપ: એપ્સટિન-બાર (EBV), હેપેટાઇટિસ C અને માનવ ટી-સેલ લ્યુકેમિયા વાયરસ (HTLV-1) જેવા વાયરસ ચોક્કસ લિમ્ફોમા અને લ્યુકેમિયા સાથે જોડાયેલા છે.
4. જીવનશૈલી અને અન્ય પરિબળો
- ધૂમ્રપાન: તમાકુનો ઉપયોગ એક્યુટ માયલોઇડ લ્યુકેમિયા (AML) નું જોખમ વધારે છે.
- સ્થૂળતા: કેટલાક અભ્યાસો સૂચવે છે કે સ્થૂળતા માયલોમા અને લિમ્ફોમામાં ફાળો આપી શકે છે.
- ઉંમર અને લિંગ: મોટાભાગના બ્લડ કેન્સર મોટી ઉંમરના લોકોમાં વધુ જોવા મળે છે, અને કેટલાક પ્રકારો (જેમ કે માયલોમા) સ્ત્રીઓ કરતાં પુરુષોને થોડી વધુ અસર કરે છે.
જ્યારે ધૂમ્રપાન અને રસાયણોના સંપર્ક જેવા કેટલાક જોખમી પરિબળો ટાળી શકાય તેવા છે, જ્યારે અન્ય, જેમ કે આનુવંશિકતા, ટાળી શકાય તેવા નથી. ચાલુ સંશોધનનો હેતુ બ્લડ કેન્સરના કારણોને વધુ સારી રીતે સમજવાનો છે જેથી નિવારણ અને સારવારમાં સુધારો થાય.
બ્લડ કેન્સરનું જોખમ કોને છે?
બ્લડ કેન્સર માટેના જોખમી પરિબળો બહુ જાણીતા નથી, પરંતુ એવું માનવામાં આવે છે કે બ્લડ કેન્સર આનુવંશિક અને પર્યાવરણીય પરિબળોના મિશ્રણથી ઉદ્ભવે છે. ધૂમ્રપાન, કિરણોત્સર્ગના સંપર્કમાં આવવું અને બેન્ઝીન (વારંવાર વપરાતું ઔદ્યોગિક રસાયણ) જેવા રસાયણોના સંપર્કમાં આવવાથી પણ કેટલાક પ્રકારના બ્લડ કેન્સરનું જોખમ વધે છે. લિમ્ફોમા અને લ્યુકેમિયા વિકસાવવા માટેના કેટલાક જોખમી પરિબળોમાં એપ્સટિન-બાર વાયરસ, HIV અને માનવ ટી-સેલ લિમ્ફોમા/લ્યુકેમિયા વાયરસ ચેપનો સમાવેશ થાય છે.
લક્ષણો
બ્લડ કેન્સરના લક્ષણો
બ્લડ કેન્સર (લ્યુકેમિયા, લિમ્ફોમા અને માયલોમા) સામાન્ય રક્તકણોના ઉત્પાદનમાં વિક્ષેપ પાડે છે, જેના કારણે વિવિધ લક્ષણો જોવા મળે છે. આ કેન્સરના પ્રકાર અને તબક્કાના આધારે બદલાઈ શકે છે પરંતુ ઘણીવાર તેમાં શામેલ હોય છે:
1. સામાન્ય લક્ષણો
- થાક અને નબળાઈ - એનિમિયા (લાલ રક્તકણોનું પ્રમાણ ઓછું) ને કારણે.
- વારંવાર ચેપ - ઓછા શ્વેત રક્તકણો રોગપ્રતિકારક શક્તિને નબળી પાડે છે.
- અસ્પષ્ટ તાવ અને રાત્રે પરસેવો - લિમ્ફોમામાં સામાન્ય.
- અજાણતાં વજન ઘટાડવું - પ્રયાસ કર્યા વિના શરીરના વજનના 10% થી વધુ ઘટાડો.
2. રક્તસ્ત્રાવ અને ઉઝરડાની સમસ્યાઓ
- સરળ ઉઝરડા અથવા રક્તસ્ત્રાવ - ઓછા પ્લેટલેટ્સ (થ્રોમ્બોસાયટોપેનિયા) ને કારણે.
- પેટેચીયા (નાના લાલ ફોલ્લીઓ) - ત્વચા નીચે નાનો રક્તસ્ત્રાવ.
- નાના કાપથી લાંબા સમય સુધી રક્તસ્ત્રાવ - ગંઠાઈ જવાની સમસ્યાઓને કારણે.
૧. સોજો લસિકા ગાંઠો
- પીડારહિત ગાંઠો - ઘણીવાર ગરદન, બગલ અથવા જંઘામૂળમાં (લિમ્ફોમામાં સામાન્ય).
4. હાડકા અને સાંધાનો દુખાવો
- હાડકાંમાં દુખાવો - ખાસ કરીને લ્યુકેમિયા અને માયલોમામાં (અસ્થિ મજ્જામાં કેન્સરના કોષોની ભીડને કારણે).
5. અન્ય લક્ષણો
- શ્વાસ લેવામાં તકલીફ - એનિમિયા ઓક્સિજનનો પુરવઠો ઘટાડે છે.
- પેટમાં અગવડતા - બરોળ અથવા યકૃતનું મોટું થવું (લ્યુકેમિયામાં સામાન્ય).
- વધુ પડતી તરસ અને વારંવાર પેશાબ - માયલોમામાં કેલ્શિયમના ઊંચા સ્તરનો સંભવિત સંકેત.
ડૉક્ટરને ક્યારે મળવું?
ઘણા લક્ષણો (જેમ કે થાક અથવા ચેપ) ઓછી ગંભીર સ્થિતિઓનું અનુકરણ કરી શકે છે. જો કે, જો તે ચાલુ રહે અથવા વધુ ખરાબ થાય, તો તબીબી મૂલ્યાંકન મહત્વપૂર્ણ છે. વહેલું નિદાન સારવારની સફળતામાં સુધારો કરે છે.
નિદાન
બ્લડ કેન્સરનું નિદાન કેવી રીતે થાય છે?
બ્લડ કેન્સરનું નિદાન કરવા માટે અસામાન્ય રક્ત અથવા અસ્થિ મજ્જા કોષોની પુષ્ટિ કરવા માટે શ્રેણીબદ્ધ પરીક્ષણોનો સમાવેશ થાય છે. આ પ્રક્રિયામાં સામાન્ય રીતે શામેલ છે:
૧. તબીબી ઇતિહાસ અને શારીરિક પરીક્ષા
- ડૉક્ટર લક્ષણો, જોખમ પરિબળો અને કૌટુંબિક ઇતિહાસની સમીક્ષા કરે છે.
- સોજો લસિકા ગાંઠો, મોટું બરોળ/યકૃત, અથવા અસામાન્ય ઉઝરડા માટે તપાસો.
2. રક્ત પરીક્ષણો
- સંપૂર્ણ રક્ત ગણતરી (CBC): લાલ રક્તકણો, શ્વેત રક્તકણો અને પ્લેટલેટ્સના સ્તરની તપાસ કરે છે.
- અસામાન્યતાઓ: શ્વેત રક્તકણોનું પ્રમાણ વધારે/ઓછું (લ્યુકેમિયા), લાલ રક્તકણોનું પ્રમાણ ઓછું (એનિમિયા), પ્લેટલેટ્સનું પ્રમાણ ઓછું.
- પેરિફેરલ બ્લડ સ્મીયર: અસામાન્ય કોષો માટે માઇક્રોસ્કોપ હેઠળ લોહીની તપાસ કરે છે.
- અન્ય રક્ત પરીક્ષણો: લીવર/કિડનીનું કાર્ય, લેક્ટેટ ડિહાઇડ્રોજેનેઝ (LDH), અથવા આનુવંશિક માર્કર્સ.
૩. બોન મેરો ટેસ્ટ (નિદાન માટેની ચાવી)
- બોન મેરો એસ્પિરેશન અને બાયોપ્સી
- સોય સામાન્ય રીતે હિપ હાડકામાંથી પ્રવાહી મજ્જા (એસ્પિરેશન) અને એક નાનો ઘન ટુકડો (બાયોપ્સી) દૂર કરે છે.
- પ્રયોગશાળા વિશ્લેષણ કેન્સરગ્રસ્ત કોષો, આનુવંશિક પરિવર્તન અને કેન્સરના પ્રકાર માટે તપાસ કરે છે.
૪. ઇમેજિંગ ટેસ્ટ (સ્ટેજીંગ અને સ્પ્રેડ માટે)
- સીટી/એમઆરઆઈ સ્કેન: લસિકા ગાંઠોમાં સોજો અથવા અંગ વૃદ્ધિ શોધો.
- પીઈટી સ્કેન (લિમ્ફોમામાં સામાન્ય): સક્રિય કેન્સર વિસ્તારોને ઓળખે છે.
- એક્સ-રે: હાડકાના નુકસાન (માયલોમા) માટે તપાસ કરો.
5. લિમ્ફ નોડ બાયોપ્સી (લિમ્ફોમા માટે)
- કેન્સરના કોષોની તપાસ માટે સોજો આવેલ લસિકા ગાંઠને આંશિક અથવા સંપૂર્ણપણે દૂર કરવામાં આવે છે.
6. આનુવંશિક અને પરમાણુ પરીક્ષણ
- ફ્લો સાયટોમેટ્રી: કેન્સરના પ્રકારનું વર્ગીકરણ કરવા માટે કોષ પ્રોટીનનું વિશ્લેષણ કરે છે.
- સાયટોજેનેટિક્સ/માછલી: રંગસૂત્ર અસામાન્યતાઓ તપાસે છે (દા.ત., લ્યુકેમિયામાં ફિલાડેલ્ફિયા રંગસૂત્ર).
- મોલેક્યુલર ટેસ્ટ (PCR, NGS): સારવારનું માર્ગદર્શન આપતા ચોક્કસ જનીન પરિવર્તનો શોધો.
૭. કટિ પંચર (કરોડરજ્જુનો નળ)
- જો ચેતાતંત્રમાં કેન્સરની શંકા હોય (દા.ત., આક્રમક લિમ્ફોમા/લ્યુકેમિયા) તો સેરેબ્રોસ્પાઇનલ પ્રવાહીનું પરીક્ષણ કરવામાં આવે છે.
નિદાન પછી આગળનાં પગલાં
- સ્ટેજીંગ: કેન્સરનો ફેલાવો નક્કી કરે છે (લિમ્ફોમા/માયલોમા માટે મહત્વપૂર્ણ).
- પેટાપ્રકાર વર્ગીકરણ: ચોક્કસ પરિવર્તનો (દા.ત., AML પેટાપ્રકારો) ઓળખે છે.
- સારવાર યોજના: કીમોથેરાપી, ઇમ્યુનોથેરાપી, સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટ, વગેરે.
અસરકારક સારવાર માટે વહેલું અને સચોટ નિદાન ખૂબ જ મહત્વપૂર્ણ છે. જો તમને જોખમી પરિબળો અથવા સતત લક્ષણો હોય, તો હેમેટોલોજિસ્ટ-ઓન્કોલોજિસ્ટની સલાહ લો.
સારવાર અને વ્યવસ્થાપન
બ્લડ કેન્સર માટે સ્ટેજીંગ અને સારવારના વિકલ્પો
બ્લડ કેન્સર (લ્યુકેમિયા, લિમ્ફોમા, માયલોમા) પ્રકાર, આક્રમકતા અને ફેલાવાના આધારે અલગ રીતે તબક્કાવાર થાય છે. સારવાર કેન્સરના તબક્કા, પેટાપ્રકાર અને દર્દીના સ્વાસ્થ્ય પર આધાર રાખે છે.
૧. બ્લડ કેન્સરનું સ્ટેજીંગ
A. લ્યુકેમિયા (તીવ્ર અને ક્રોનિક)
- કોઈ પરંપરાગત સ્ટેજીંગ નહીં: રક્તકણોની ગણતરી, આનુવંશિક પરિવર્તન અને અસ્થિ મજ્જાની સંડોવણી દ્વારા વર્ગીકૃત.
- જોખમ જૂથો:
- ઓછું, મધ્યમ, ઉચ્ચ જોખમ (રંગસૂત્રો, FLT3, TP53 જેવા પરિવર્તનો પર આધારિત).
- બ્લાસ્ટ કાઉન્ટ: અસ્થિ મજ્જામાં અપરિપક્વ કોષોનું ઊંચું પ્રમાણ પૂર્વસૂચનને વધુ ખરાબ કરે છે.
બી. લિમ્ફોમા (હોજકિન અને નોન-હોજકિન)
- એન આર્બર સ્ટેજીંગ (I-IV):
- સ્ટેજ I: એકલ લસિકા ગાંઠ અથવા અંગ.
- સ્ટેજ II: ડાયાફ્રેમની એક જ બાજુ પર બે+ લસિકા ગાંઠો.
- સ્ટેજ III: ડાયાફ્રેમની બંને બાજુએ લસિકા ગાંઠો.
- તબક્કો IV: અંગો (યકૃત, ફેફસાં, અસ્થિ મજ્જા) માં ફેલાય છે.
- "બી લક્ષણો": તાવ, રાત્રે પરસેવો, વજન ઘટાડવું (વધુ ખરાબ પૂર્વસૂચન).
સી. મલ્ટીપલ માયલોમા
- સુધારેલ ISS (R-ISS) સ્ટેજીંગ:
- સ્ટેજ I: બીટા-2 માઇક્રોગ્લોબ્યુલિન ઓછું, સામાન્ય LDH, કોઈ ઉચ્ચ-જોખમ જિનેટિક્સ નહીં.
- સ્ટેજ II: મધ્યવર્તી માર્કર્સ.
- તબક્કો III: ઉચ્ચ બીટા-2 માઇક્રોગ્લોબ્યુલિન, એલિવેટેડ LDH, અથવા ડેલ(17p) પરિવર્તન.
- કરચલાના માપદંડ: કેલ્શિયમ (ઉચ્ચ), રેનલ નિષ્ફળતા, એનિમિયા, હાડકાના જખમ.
2. સારવારના વિકલ્પો
A. લ્યુકેમિયા સારવાર
- કીમોથેરાપી: મુખ્ય સારવાર (દા.ત., AML માટે સાયટારાબાઈન + એન્થ્રાસાયક્લાઈન્સ).
- લક્ષિત ઉપચાર:
- CML માટે ઇમાટિનિબ (ગ્લીવેક) (BCR-ABL પરિવર્તનને લક્ષ્ય બનાવે છે).
- AML માટે FLT3 અવરોધકો (મિડોસ્ટોરિન).
- ઇમ્યુનોથેરપી:
- CAR-T સેલ થેરાપી (દા.ત., B-સેલ ALL માટે કિમરિયા).
- મોનોક્લોનલ એન્ટિબોડીઝ (બી-સેલ કેન્સર માટે રિટુક્સિમેબ).
- સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટ: ઉચ્ચ જોખમવાળા લ્યુકેમિયા માટે ઉપચારાત્મક.
B. લિમ્ફોમા સારવાર
- કીમો + ઇમ્યુનોથેરાપી:
- ડિફ્યુઝ લાર્જ બી-સેલ લિમ્ફોમા (DLBCL) માટે R-CHOP (રિટુક્સિમેબ + કીમો).
- હોજકિન લિમ્ફોમા માટે ABVD.
- રેડિયેશન: પ્રારંભિક તબક્કાના હોજકિન/આક્રમક લિમ્ફોમા માટે વપરાય છે.
- CAR-T થેરાપી: રિલેપ્સ્ડ DLBCL માટે યસકાર્ટા.
સી. માયલોમા સારવાર
- પ્રોટીઝોમ અવરોધકો: બોર્ટેઝોમિબ (વેલકેડ).
- ઇમ્યુનોમોડ્યુલેટરી દવાઓ: લેનાલિડોમાઇડ (રેવલિમિડ).
- એન્ટિ-સીડી 38 એન્ટિબોડીઝ: દારાતુમુમાબ (ડાર્ઝાલેક્સ).
- સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટ: યોગ્ય દર્દીઓ માટે.
ડી. સહાયક ઉપચાર
- રક્તદાન (એનિમિયા/ઓછી પ્લેટલેટ માટે).
- એન્ટિબાયોટિક્સ/એન્ટિવાયરલ (ચેપ નિવારણ).
- બિસ્ફોસ્ફોનેટ (માયલોમામાં હાડકાંને મજબૂત કરવા માટે).
3. ઉભરતી સારવાર
- BiTE ઉપચાર (બધા માટે બ્લિનાટુમોમેબ).
- આગામી પેઢીના CAR-T/NK સેલ ઉપચાર.
- રસીઓ અને વ્યક્તિગત દવા.
કી ટેકવેઝ
- સ્ટેજીંગ સારવારની તીવ્રતાનું માર્ગદર્શન આપે છે (દા.ત., પ્રારંભિક તબક્કાના લિમ્ફોમામાં ફક્ત રેડિયેશનની જરૂર પડી શકે છે).
- કેટલાક કિસ્સાઓમાં, લક્ષિત ઉપચાર કઠોર કીમોથેરાપીનું સ્થાન લઈ રહ્યા છે.
- ટ્રાન્સપ્લાન્ટ અને CAR-T આક્રમક કેન્સર માટે ઉપચાર આપે છે.
નિવારણ
શું બ્લડ કેન્સર અટકાવી શકાય છે?
બ્લડ કેન્સર (લ્યુકેમિયા, લિમ્ફોમા, અથવા માયલોમા) ને રોકવા માટે કોઈ ગેરંટીકૃત રીત નથી, પરંતુ જીવનશૈલીમાં કેટલાક ફેરફારો અને જોખમ ઘટાડવાની વ્યૂહરચનાઓ તેને વિકસાવવાની શક્યતા ઘટાડવામાં મદદ કરી શકે છે.
1. જાણીતા કાર્સિનોજેન્સ ટાળો
- રાસાયણિક સંપર્ક મર્યાદિત કરો: બેન્ઝીન (ગેસોલિન, દ્રાવકો અને કેટલાક ઔદ્યોગિક રસાયણોમાં જોવા મળે છે) અને ફોર્માલ્ડીહાઇડ (ઉત્પાદનમાં વપરાતું) સાથે સંપર્ક ઓછો કરો.
- ધૂમ્રપાન છોડો: તમાકુ જોખમ વધારે છે તીવ્ર માયલોઇડ લ્યુકેમિયા (AML) અને લિમ્ફોમા.
- રેડિયેશન ઓછું કરો: બિનજરૂરી ઉચ્ચ-ડોઝ રેડિયેશન એક્સપોઝર ટાળો (દા.ત., ફક્ત જરૂર પડે ત્યારે જ મેડિકલ ઇમેજિંગ).
૩. તમારી રોગપ્રતિકારક શક્તિને મજબૂત બનાવો
- રસીકરણ: કેટલાક વાયરસ (જેમ કે એપેસ્ટિન-બાર વાયરસ અને હીપેટાઇટિસ સી) લિમ્ફોમા સાથે જોડાયેલા છે. રસીઓ (દા.ત., HPV, હેપેટાઇટિસ B) વિશે અપડેટ રહો.
- ક્રોનિક ચેપની સારવાર: HIV/AIDS અને સ્વયંપ્રતિરક્ષા રોગો જોખમ વધારે છે - યોગ્ય વ્યવસ્થાપન મદદ કરે છે.
- આરોગ્યપ્રદ ખોરાક: એન્ટીઑકિસડન્ટથી ભરપૂર ખોરાક (બેરી, પાંદડાવાળા લીલા શાકભાજી) રોગપ્રતિકારક શક્તિને મજબૂત બનાવી શકે છે.
3. સ્વસ્થ જીવનશૈલી જાળવો
- નિયમિત વ્યાયામ કરો: રોગપ્રતિકારક શક્તિને નિયંત્રિત કરવામાં અને બળતરા ઘટાડવામાં મદદ કરે છે.
- નિયંત્રણ વજન: સ્થૂળતા માયલોમા અને લિમ્ફોમાના ઊંચા જોખમ સાથે જોડાયેલી છે.
- દારૂ મર્યાદા: વધુ પડતું દારૂ પીવાથી સમય જતાં રોગપ્રતિકારક શક્તિ નબળી પડી શકે છે.
૪. આનુવંશિક પરામર્શ (ઉચ્ચ જોખમ ધરાવતા વ્યક્તિઓ માટે)
- એક જો તમારી પાસે પારિવારિક ઇતિહાસ બ્લડ કેન્સર અથવા આનુવંશિક વિકૃતિઓ (જેમ કે લિ-ફ્રેઉમેની સિન્ડ્રોમ), આનુવંશિક પરીક્ષણ જોખમનું મૂલ્યાંકન કરવામાં મદદ કરી શકે છે.
૫. વહેલાસર તપાસ અને દેખરેખ
- નિયમિત ચેક-અપ્સ: અસ્પષ્ટ થાક, વારંવાર ચેપ, અથવા લસિકા ગાંઠોમાં સોજોનું મૂલ્યાંકન કરવું જોઈએ.
- કાર્યસ્થળે સલામતી: જો તમે રસાયણો સાથે કામ કરો છો, તો સંપર્ક ઘટાડવા માટે સલામતીના નિયમોનું પાલન કરો.
મહત્વપૂર્ણ નોંધ:
ઘણા બ્લડ કેન્સર આના કારણે વિકસે છે રેન્ડમ આનુવંશિક પરિવર્તનો અને તેને અટકાવી શકાતું નથી. જોકે, જોખમી પરિબળો ઘટાડવાથી શક્યતા ઓછી થઈ શકે છે.
પૂર્વસૂચન
બ્લડ કેન્સરનું પૂર્વસૂચન: જીવિત રહેવાનો દર અને મુખ્ય પરિબળો
બ્લડ કેન્સર માટે પૂર્વસૂચન (દૃષ્ટિકોણ) આના પર આધાર રાખીને વ્યાપકપણે બદલાય છે:
✅ પ્રકાર (લ્યુકેમિયા, લિમ્ફોમા, માયલોમા)
✅ પેટાપ્રકાર અને આનુવંશિક પરિવર્તન
✅ નિદાનનો તબક્કો
✅ ઉંમર અને એકંદર આરોગ્ય
✅ સારવારનો પ્રતિભાવ
અહીં જીવન ટકાવી રાખવાના દરનું વિભાજન છે (SEER ડેટા મુજબ 5-વર્ષનું સંબંધિત અસ્તિત્વ):
1. લ્યુકેમિયા પૂર્વસૂચન
| પ્રકાર | ૫ વર્ષનું સર્વાઇવલ | દૃષ્ટિકોણને અસર કરતા મુખ્ય પરિબળો |
|---|---|---|
| એક્યુટ લિમ્ફોસાયટીક (ALL) | ૭૦%+ (પુખ્ત વયના), ૯૦%+ (બાળકો) | ફિલાડેલ્ફિયા-નકારાત્મક હોય તો સારું; બાળકો શ્રેષ્ઠ પ્રતિભાવ આપે છે. |
| એક્યુટ માયલોઇડ (AML) | ૩૦-૪૦% (પુખ્ત વયના લોકો), ૬૫-૭૦% (યુવાન દર્દીઓ) | FLT3/TP53 મ્યુટેશનથી વધુ ખરાબ. |
| ક્રોનિક લિમ્ફોસાયટીક (CLL) | 85% + | ઘણીવાર ધીમી વૃદ્ધિ થાય છે; IGHV પરિવર્તન પૂર્વસૂચન સુધારે છે. |
| ક્રોનિક માયલોઇડ (CML) | 90% + | આજીવન TKI દવાઓ (દા.ત., ઇમાટિનિબ) રોગને નિયંત્રિત કરે છે. |
2. લિમ્ફોમા પૂર્વસૂચન
| પ્રકાર | ૫ વર્ષનું સર્વાઇવલ | મુખ્ય પરિબળો |
|---|---|---|
| હોજકિન લિમ્ફોમા | 88% + | ઉપચાર દર ઊંચો છે, મોડા તબક્કામાં પણ. |
| નોન-હોજકિન (આક્રમક, દા.ત., DLBCL) | 60-70% | CAR-T ઉપચાર ફરીથી થયેલા કેસોમાં મદદ કરે છે. |
| નોન-હોજકિન (આળસુ, દા.ત., ફોલિક્યુલર) | 85-90% | ધીમે ધીમે વધતું પરંતુ ઘણીવાર અસાધ્ય. |
3. મલ્ટીપલ માયલોમા પૂર્વસૂચન
- ૫ વર્ષનું સર્વાઇવલ: ~૫૫% (નવી દવાઓથી સુધારો).
- ઉચ્ચ જોખમ ધરાવતા માર્કર્સ (del17p, R-ISS સ્ટેજ III) જીવન ટકાવી રાખવાની ક્ષમતા ઘટાડે છે.
- સારવાર યોગ્ય છે પણ ભાગ્યે જ સાધ્ય - મોટાભાગે આખરે ફરીથી થવાનું શરૂ થાય છે.
મુખ્ય પૂર્વસૂચન પરિબળો
🔹 અનુકૂળ: નાની ઉંમર, પ્રારંભિક તબક્કો, કોઈ ઉચ્ચ-જોખમવાળા પરિવર્તનો નહીં.
🔹 ખરાબ: રિલેપ્સ્ડ/રિફ્રેક્ટરી રોગ, અંગોને નુકસાન, TP53 પરિવર્તન.
દૃષ્ટિકોણમાં સુધારો
- રિલેપ્સ્ડ લ્યુકેમિયા/લિમ્ફોમા માટે CAR-T ઉપચાર.
- બાયસ્પેસિફિક એન્ટિબોડીઝ (દા.ત., બધા માટે બ્લિનાટુમોમેબ).
- વધુ સારી ટ્રાન્સપ્લાન્ટ તકનીકો (GVHD જોખમ ઘટાડ્યું).
નિષ્કર્ષ: ઘણા બ્લડ કેન્સર હવે ક્રોનિક રોગોને નિયંત્રિત કરી શકાય છે, જ્યારે અન્ય (જેમ કે AML) પડકારજનક રહે છે. વહેલા નિદાન અને સચોટ દવા મહત્વપૂર્ણ છે.
રોગ સાથે જીવવું
બ્લડ કેન્સર સાથે જીવવું: સામનો, સારવાર અને આશા
બ્લડ કેન્સરનું નિદાન - ભલે તે લ્યુકેમિયા હોય, લિમ્ફોમા હોય કે માયલોમા - જીવનને ગંભીર રીતે બદલી નાખે છે. સારવાર મુશ્કેલ હોઈ શકે છે, પરંતુ ઘણા લોકો નિયંત્રિત રોગ સાથે વર્ષો કે દાયકાઓ સુધી જીવે છે. બ્લડ કેન્સર સાથેના જીવનમાં ઘણીવાર શું શામેલ હોય છે અને પડકારો હોવા છતાં દર્દીઓ કેવી રીતે વિકાસ કરી શકે છે તે અહીં છે.
૧. ભાવનાત્મક યાત્રા
- આઘાત અને ભય: નિદાન ઘણીવાર જીવન ટકાવી રાખવા, સારવાર અને ભવિષ્ય વિશે ચિંતા લાવે છે.
- હતાશા અને અલગતા: થાક, હોસ્પિટલમાં રહેવું અને રોગપ્રતિકારક શક્તિમાં ઘટાડો એકલતા તરફ દોરી શકે છે.
- સપોર્ટ શોધવો: કાઉન્સેલિંગ, સપોર્ટ ગ્રુપ્સ (LLS, કેન્સરકેર), અને પ્રિયજનો સાથે ખુલીને વાત કરવાથી મદદ મળે છે.
ટિપ: માઇન્ડફુલનેસ, જર્નલિંગ અને થેરાપી ભાવનાત્મક તાણને ઓછો કરી શકે છે.
2. સારવારની આડઅસરોનું સંચાલન
સારવાર (કીમો, ઇમ્યુનોથેરાપી, ટ્રાન્સપ્લાન્ટ) ઘણીવાર નીચેના કારણોનું કારણ બને છે:
- અતિશય થાક - આરામ, હળવી કસરત અને ગતિશીલ પ્રવૃત્તિઓ મુખ્ય છે.
- ઉબકા/ઉલટી - એન્ટિ-એમેટિક દવાઓ અને થોડું, વારંવાર ભોજન મદદ કરે છે.
- વાળ ખરવા, ન્યુરોપથી, મોઢામાં ચાંદા - કામચલાઉ પણ દુઃખદાયક; માથાની ચામડીને ઠંડુ કરવા માટેની કેપ્સ વાળ ખરવાનું ઘટાડી શકે છે.
- વંધ્યત્વનું જોખમ - સારવાર પહેલાં શુક્રાણુ/ઇંડાનું સંરક્ષણ એક વિકલ્પ છે.
ટિપ: ઉપશામક સંભાળ વિશે પૂછો - તે ફક્ત અંતિમ તબક્કાના કેન્સર માટે જ નહીં પરંતુ કોઈપણ તબક્કે લક્ષણોમાં રાહત માટે પણ છે.
3. જીવનશૈલી ગોઠવણો
- આહાર: પ્રોટીનથી ભરપૂર, આયર્નથી ભરપૂર ખોરાક એનિમિયા સામે લડે છે; કાચા ખોરાક ટાળો (ચેપનું જોખમ).
- કસરત: હળવી પ્રવૃત્તિઓ (ચાલવા, યોગ) થાક ઘટાડે છે અને મૂડ સુધારે છે.
- ચેપ નિવારણ: ભીડમાં માસ્ક પહેરવું, હાથની સ્વચ્છતાનું કડક પાલન કરવું, બીમાર લોકોના સંપર્કમાં આવવાનું ટાળવું.
- કાર્ય અને નાણાકીય સહાય: અપંગતા લાભો, FMLA રજા અને બિનનફાકારક અનુદાન (દા.ત., LLS કો-પે સહાય) બોજ હળવો કરી શકે છે.
4. સર્વાઈવરશિપ અને લાંબા ગાળાની સંભાળ
- માફી ≠ ઉપચાર: નિયમિત રક્ત પરીક્ષણો/સ્કેન રિલેપ્સનું નિરીક્ષણ કરે છે (માયલોમા, કેટલાક લ્યુકેમિયામાં સામાન્ય).
- મોડી અસરો: હૃદય/ફેફસાને નુકસાન (કીમોથેરાપીથી), ગૌણ કેન્સર, અથવા સારવારના આઘાતથી PTSD.
- "ચિંતા": ફોલો-અપ પરીક્ષણો પહેલાં ડર સામાન્ય છે; વિક્ષેપ તકનીકો મદદ કરે છે.
ટીપ: સર્વાઈવરશિપ ક્લિનિક્સ સારવાર પછીના સ્વાસ્થ્યમાં નિષ્ણાત છે.
૫. આશા અને હેતુ શોધવો
- નવી સારવાર: CAR-T, બાયસ્પેસિફિક એન્ટિબોડીઝ અને લક્ષિત દવાઓ પરિણામો બદલી રહી છે.
- હિમાયત: ઘણા દર્દીઓ ક્લિનિકલ ટ્રાયલ અથવા ભંડોળ ઊભું કરવામાં જોડાય છે (દા.ત., લાઇટ ધ નાઇટ વોક).
- સામાન્યતાને ફરીથી વ્યાખ્યાયિત કરવી: જીવન કદાચ "કેન્સર પહેલા" પાછું ન આવે, પરંતુ આનંદ, પ્રેમ અને અર્થ શક્ય રહે છે.
"તમે તમારા નિદાન નથી. તમે એક એવી વ્યક્તિ છો જે કેન્સર સામે લડી રહ્યા છો - અને તેના માટે અવિશ્વસનીય શક્તિની જરૂર પડે છે."
બ્લડ કેન્સર સાથે જીવવું એ એક સફર છે, ઝડપી ઉપાય નથી. આધુનિક સારવાર, મજબૂત સમર્થન અને સ્વ-સંભાળ સાથે, ઘણા દર્દીઓ પરિપૂર્ણ જીવન જીવે છે. તમે એકલા નથી.
જીવનશૈલી અને પોષણ
બ્લડ કેન્સરના દર્દીઓ માટે જીવનશૈલી અને પોષણ: સારવાર દરમિયાન મજબૂત રહેવું
બ્લડ કેન્સરનું નિદાન - ભલે તે લ્યુકેમિયા, લિમ્ફોમા, કે માયલોમા હોય - રોજિંદા જીવન પર નોંધપાત્ર અસર કરી શકે છે. જ્યારે તબીબી સારવાર આવશ્યક છે, ત્યારે આહાર અને જીવનશૈલીની પસંદગીઓ આડઅસરોનું સંચાલન કરવામાં, રોગપ્રતિકારક શક્તિ વધારવામાં અને જીવનની ગુણવત્તા સુધારવામાં મહત્વપૂર્ણ ભૂમિકા ભજવે છે. સારવાર દરમિયાન અને પછી સ્વસ્થ રહેવા માટે અહીં એક વ્યવહારુ માર્ગદર્શિકા છે.
૧. પોષણ: શક્તિ અને પુનઃપ્રાપ્તિ માટે ખાવું
મુખ્ય આહાર લક્ષ્યો:
✔ વજન અને સ્નાયુ સમૂહ જાળવી રાખો (કીમોથેરાપીથી બગાડ અટકાવે છે).
✔ રોગપ્રતિકારક શક્તિને ટેકો આપો (ઓછા શ્વેત રક્તકણો ચેપનું જોખમ વધારે છે).
✔ સારવારની આડઅસરો (ઉબકા, મોઢામાં ચાંદા, થાક) નું સંચાલન કરો.
ધ્યાન કેન્દ્રિત કરવા માટેના ખોરાક:
- પ્રોટીનથી ભરપૂર ખોરાક (ટીશ્યુ રિપેર કરો, થાક સામે લડો):
- દુર્બળ માંસ, ઈંડા, ગ્રીક દહીં, કઠોળ, ટોફુ.
- આયર્નથી ભરપૂર ખોરાક (એનિમિયા સામે લડવા):
- પાલક, મસૂર, લાલ માંસ, ફોર્ટિફાઇડ અનાજ.
- એન્ટીઑકિસડન્ટથી ભરપૂર ફળો/શાકભાજી (બળતરા ઘટાડે છે):
- બેરી, ગાજર, બ્રોકોલી, સાઇટ્રસ ફળો.
- સ્વસ્થ ચરબી (ઊર્જા અને મગજનું સ્વાસ્થ્ય):
- એવોકાડો, બદામ, ઓલિવ તેલ, ચરબીયુક્ત માછલી (સૅલ્મોન).
ટાળવા માટેના ખોરાક (ચેપનું જોખમ):
- કાચું/ઓછું રાંધેલું માંસ, સુશી, પાશ્ચરાઇઝ્ડ ન હોય તેવા ડેરી ઉત્પાદનો.
- ધોયા વગરના ફળો/શાકભાજી (બેક્ટેરિયાનું જોખમ).
- વધુ પડતી ખાંડ (રોગપ્રતિકારક શક્તિ નબળી પાડી શકે છે).
આહાર સાથે આડઅસરોનું સંચાલન:
- ઉબકા: આદુવાળી ચા, ફટાકડા, થોડા થોડા સમયે વારંવાર ભોજન.
- મોઢામાં ચાંદા: નરમ ખોરાક (છૂંદેલા બટાકા, સ્મૂધી), મસાલેદાર/એસિડિક ખોરાક ટાળો.
- ઝાડા: કેળા, ભાત, સફરજનનો રસ (BRAT આહાર).
ટિપ: વ્યક્તિગત યોજના માટે ઓન્કોલોજીમાં નિષ્ણાત રજિસ્ટર્ડ ડાયેટિશિયન (RD) ની સલાહ લો.
2. સારા સ્વાસ્થ્ય માટે જીવનશૈલીમાં ફેરફાર
કસરત (હા, તે સલામત છે!)
- ફાયદા: થાક ઘટાડે છે, મૂડ સુધારે છે, સ્નાયુઓને મજબૂત બનાવે છે.
- આગ્રહણીય:
- ચાલવું (દિવસમાં ૧૦-૧૫ મિનિટ પણ).
- હળવો યોગ અથવા સ્ટ્રેચિંગ.
- હળવા પ્રતિકારક પટ્ટાઓ (સ્નાયુઓના નુકશાનને અટકાવે છે).
- ટાળો: વધુ પડતો પરિશ્રમ - તમારા શરીરનું સાંભળો.
ચેપ નિવારણ
- વારંવાર હાથ ધોવા (સાબુ અને પાણી > હેન્ડ સેનિટાઇઝર).
- ભીડ ટાળો (ખાસ કરીને ફ્લૂની મોસમ દરમિયાન).
- ઉચ્ચ જોખમવાળા સ્થળો (હોસ્પિટલો, જાહેર પરિવહન) માં માસ્ક પહેરો.
માનસિક સ્વાસ્થ્ય અને તણાવ વ્યવસ્થાપન
- માઇન્ડફુલનેસ/ધ્યાન: ચિંતા અને સારવારના તણાવને ઘટાડે છે.
- સપોર્ટ ગ્રુપ્સ: સમાન પડકારોનો સામનો કરી રહેલા અન્ય લોકો સાથે જોડાવાથી મદદ મળે છે.
- ઉપચાર/કાઉન્સેલિંગ: ફરીથી થવાના ડર જેવી લાગણીઓને પ્રક્રિયા કરવામાં મદદ કરે છે.
ઊંઘ અને આરામ
- થાક સામાન્ય છે - ઊંઘને પ્રાથમિકતા આપો (૭-૯ કલાક/રાત્રે).
- રાત્રિની ઊંઘમાં ખલેલ પહોંચાડ્યા વિના ટૂંકી નિદ્રા (૨૦-૩૦ મિનિટ) મદદ કરી શકે છે.
3. સારવાર પછી લાંબા ગાળાની સુખાકારી
- ફરીથી થવા અથવા મોડી અસરો માટે દેખરેખ રાખવા માટે નિયમિત ફોલો-અપ્સ.
- હૃદય-સ્વસ્થ ટેવો (કેટલીક કીમોથેરાપી હૃદયરોગનું જોખમ વધારે છે).
- હાડકાંનું સ્વાસ્થ્ય (માયલોમા/સ્ટીરોઈડથી સારવાર પામેલા દર્દીઓને કેલ્શિયમ/વિટામિન ડીની જરૂર પડી શકે છે).
"સારું પોષણ અને સ્વ-સંભાળ ફક્ત સહાયક નથી - તે ઉપચાર પ્રક્રિયાનો એક ભાગ છે."
સંશોધન અને પ્રગતિ
બ્લડ કેન્સરની સારવારમાં પ્રગતિ
બ્લડ કેન્સરની સારવારમાં વર્તમાન પ્રગતિ અને સંશોધનથી દર્દીઓના પરિણામો અને અસ્તિત્વમાં ઘણો વધારો થયો છે. કદાચ સૌથી ઉત્તેજક વચનોમાંનું એક ઇમ્યુનોથેરાપી છે, ખાસ કરીને CAR ટી-સેલ થેરાપી, જે કેન્સરના કોષોને લક્ષ્ય બનાવવા અને નાશ કરવા માટે દર્દીના ટી-કોષોને આનુવંશિક રીતે ફરીથી પ્રોગ્રામ કરે છે. આ અભિગમને લ્યુકેમિયા અને લિમ્ફોમાના કેટલાક સ્વરૂપોના ઉપચારમાં નોંધપાત્ર સફળતા મળી છે. ટાયરોસિન કાઇનેઝ ઇન્હિબિટર્સ (TKIs) જેવી લક્ષિત ઉપચાર પદ્ધતિઓએ કેન્સરનું કારણ બનતા ઉત્સેચકોને સીધા અવરોધિત કરીને ક્રોનિક માઇલોઇડ લ્યુકેમિયા (CML) ની સારવાર કરવાની રીત બદલી નાખી છે.
જીનોમિક પ્રોફાઇલિંગ પ્રગતિ સારવારના વિકલ્પોને વ્યક્તિગત કરવાની મંજૂરી આપે છે અને ચિકિત્સકોને દર્દીના આનુવંશિક પરિવર્તનને અનુરૂપ સૌથી શક્તિશાળી ઉપચાર પસંદ કરવાની મંજૂરી આપે છે. મોનોક્લોનલ એન્ટિબોડીઝ અને બાયસ્પેસિફિક ટી-સેલ એન્ગર્સ (BiTEs) રોગપ્રતિકારક શક્તિને કેન્સર કોષો પર હુમલો કરવા માટે વધુ સારી રીતે નિર્દેશિત કરીને સફળતા દરમાં સુધારો કરે છે.
દાયકાઓથી ચાલતા ઉપયોગ છતાં, સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટમાં ડોનર મેચિંગ અને કન્ડીશનીંગ રેજીમેનમાં સુધારો થયો છે, જેના કારણે સલામતી અને અસરકારકતામાં વધારો થયો છે. જનીન સંપાદન, નવી જીવવિજ્ઞાન અને સંયોજન ઉપચાર જેવી આગામી પેઢીની ઉપચાર પદ્ધતિઓને લક્ષ્ય બનાવીને વૈશ્વિક સ્તરે ક્લિનિકલ ટ્રાયલ ચાલી રહી છે.
ન્યૂનતમ અવશેષ રોગ (MRD) શોધની તપાસ વહેલા સારવાર અને રિલેપ્સનું વધુ સારું નિરીક્ષણ સક્ષમ બનાવે છે. આ પ્રગતિ દર્દીઓમાં નવી આશા લાવી રહી છે અને હિમેટોલોજિક કેન્સરની સારવારની રીતમાં પરિવર્તન લાવી રહી છે - ચોકસાઇ દવા અને લાંબા ગાળાની માફી તરફ ધ્યાન કેન્દ્રિત કરી રહી છે.
આધાર અને સંસાધનો
બ્લડ કેન્સરના દર્દીઓ અને પરિવારોને બીમારીની માનસિક, શારીરિક અને નાણાકીય મુશ્કેલીઓમાંથી બહાર કાઢવા માટે સહાય અને સેવાઓ મહત્વપૂર્ણ છે. સમગ્ર વિશ્વમાં ઘણી સંસ્થાઓ લ્યુકેમિયા, લિમ્ફોમા, માયલોમા અને લોહીને અસર કરતા અન્ય કેન્સરથી પીડાતા દર્દીઓની વિવિધ જરૂરિયાતોને અનુરૂપ વિવિધ પ્રકારની સેવાઓ પૂરી પાડે છે.
ભાવનાત્મક અને મનોવૈજ્ઞાનિક પરામર્શ કાઉન્સેલિંગ, સપોર્ટ ગ્રુપ્સ અને ઇન્ટરનેટ સપોર્ટ ગ્રુપ્સના સ્વરૂપમાં આવે છે, જેથી દર્દીઓ અને સંભાળ રાખનારાઓ સહાનુભૂતિ અનુભવી શકે, શક્તિ મેળવી શકે અને ઓછા એકલતા અનુભવી શકે. મોટાભાગના કેન્સર કેન્દ્રોમાં મનોવૈજ્ઞાનિકો, સામાજિક કાર્યકરો અને દર્દી નેવિગેટર્સની સુવિધા હોય છે જેથી પરિવારોને સારવારના વિકલ્પો અને સંભાળ યોજનાઓ દ્વારા માર્ગદર્શન આપી શકાય.
નાણાકીય સહાય કાર્યક્રમો દવાઓના ખર્ચ, સારવાર મેળવવા માટે મુસાફરી અને અન્ય ખિસ્સા બહારના ખર્ચમાં મદદ કરે છે. લ્યુકેમિયા અને લિમ્ફોમા સોસાયટી, કેન્સરકેર અને સ્થાનિક ફાઉન્ડેશનો જેવી બિન-લાભકારી સંસ્થાઓ અનુદાન, સહ-ચુકવણી સહાય અને સંસાધનોની ડિરેક્ટરીઓ પૂરી પાડે છે.
શૈક્ષણિક સંસાધનો પણ મહત્વપૂર્ણ છે, જે દર્દીઓને તેમના નિદાન, સારવાર, ક્લિનિકલ ટ્રાયલ અને સર્વાઇવરશિપ અંગે સચોટ, વર્તમાન માહિતી આપે છે. વેબિનાર્સ, વર્કશોપ અને દર્દી શિક્ષણ સામગ્રી વ્યક્તિઓને જાણકાર નિર્ણયો લેવા અને તેમની સંભાળ માટે હિમાયત કરવામાં સક્ષમ બનાવવામાં મદદ કરે છે.
વધુમાં, ઉપશામક સંભાળ, પોષણ સલાહ અને પુનર્વસન સેવાઓ કેન્સરની સફર દરમિયાન જીવનની ગુણવત્તામાં વધારો કરે છે. આ બધા સંસાધનો મળીને બ્લડ કેન્સરના દર્દીઓ અને તેમના પરિવારના સભ્યોની સર્વાંગી જરૂરિયાતોને પૂર્ણ કરવા માટે એક સક્ષમ વાતાવરણ બનાવે છે.
ક્લિનિકલ પરીક્ષણમાં
બ્લડ કેન્સર ક્લિનિકલ ટ્રાયલ લ્યુકેમિયા, લિમ્ફોમા, માયલોમા અને અન્ય હિમેટોલોજિક કેન્સરની સારવારને આગળ વધારવા અને દર્દીના પરિણામો સુધારવા માટે એક મહત્વપૂર્ણ સાધન છે. ક્લિનિકલ ટ્રાયલ નવી દવાઓ, દવાઓના સંયોજનો અને સારવારની પદ્ધતિઓનું મૂલ્યાંકન કરે છે, જે દર્દીઓ માટે આશા પૂરી પાડે છે - ખાસ કરીને જેમને વર્તમાન સારવારથી મદદ મળી નથી.
મોટાભાગના બ્લડ કેન્સર અભ્યાસો આગામી પેઢીના ઉપચારો પર ભાર મૂકે છે, જેમ કે CAR T-સેલ થેરાપી, બાયસ્પેસિફિક એન્ટિબોડીઝ, લક્ષિત ઉપચાર અને ઇમ્યુનોમોડ્યુલેટર. આ નવી તકનીકોનો હેતુ રોગપ્રતિકારક શક્તિને ઉત્તેજીત કરવાનો, કેન્સર-પ્રેરિત પરિવર્તનોને રોકવાનો અથવા વર્તમાન દવાઓ સામે પ્રતિકારને દૂર કરવાનો છે. અભ્યાસો રિફાઇનિંગ સારવાર માટે ન્યૂનતમ અવશેષ રોગ દેખરેખ, અનુરૂપ દવા અને CRISPR જેવી જનીન સંપાદન તકનીકોની પણ તપાસ કરે છે.
ક્લિનિકલ ટ્રાયલમાં ભાગ લેવાથી દર્દીઓને નવી, આશાસ્પદ સારવાર અને અનુભવી તબીબી ટીમો દ્વારા કાળજીપૂર્વક દેખરેખની વહેલી તકે સુવિધા મળી શકે છે. ટ્રાયલ તબક્કાવાર પ્રગતિ કરે છે - સલામતી મૂલ્યાંકન (તબક્કો I) થી શરૂ કરીને, અસરકારકતા પરીક્ષણ (તબક્કો II) સુધી આગળ વધે છે, અને પછી સ્થાપિત માનક સારવાર (તબક્કો III) સામે પરીક્ષણ કરે છે. ટ્રાયલ હવે અનુકૂલનશીલ પણ છે, જે પ્રારંભિક પરિણામોના આધારે રીઅલ-ટાઇમ ગોઠવણોને સક્ષમ કરે છે.
સંશોધન કેન્દ્રો, બાયોટેક કંપનીઓ અને કેન્સર કેન્દ્રો વચ્ચે આંતરરાષ્ટ્રીય સહયોગ શોધના દરને ઝડપી બનાવી રહ્યો છે. ClinicalTrials.gov અને હોસ્પિટલ નેટવર્ક જેવી સાઇટ્સ દર્દીઓને તેમની સ્થિતિ, તબક્કા અને સારવારના ઇતિહાસ માટે યોગ્ય એવા ટ્રાયલ શોધવા માટે સક્ષમ બનાવે છે, જે ઉપચાર અથવા વિસ્તૃત માફી માટે નવી આશા પૂરી પાડે છે.
હેલ્થકેર અને વીમો
બ્લડ કેન્સરના દર્દીઓના નિદાન, સારવાર અને લાંબા ગાળાની સંભાળમાં આરોગ્યસંભાળ અને વીમો મહત્વપૂર્ણ છે. લ્યુકેમિયા, લિમ્ફોમા અને મલ્ટીપલ માયલોમા જેવી સ્થિતિઓની સારવારની જટિલતા અને ખર્ચ સાથે, વ્યાપક આરોગ્યસંભાળ અને મજબૂત વીમા કવરેજની ઉપલબ્ધતા સમયસર અને અસરકારક સારવાર સુનિશ્ચિત કરવા માટે ચાવીરૂપ છે.
બ્લડ કેન્સરની સારવારમાં સામાન્ય રીતે કીમોથેરાપી, રેડિયેશન, લક્ષિત ઉપચાર, ઇમ્યુનોથેરાપી, સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટ અને નિયમિત ફોલો-અપનો સમાવેશ થાય છે. આ એવી સેવાઓ છે જેને વ્યાપક કેન્સર કેન્દ્રો, કુશળ હિમેટોલોજિસ્ટ્સ અને અત્યંત અદ્યતન નિદાન સાધનોની ઍક્સેસની જરૂર હોય છે - જે સામાન્ય રીતે સમય જતાં ભારે તબીબી ખર્ચ તરફ દોરી જાય છે.
આરોગ્ય વીમો હોસ્પિટલમાં દાખલ થવા, દવા, બહારના દર્દીઓની સેવાઓ અને પ્રયોગશાળા પરીક્ષણો સહિત અતિશય સારવાર ખર્ચને ચૂકવે છે. મોટાભાગના દેશોમાં, જાહેર આરોગ્યસંભાળ પ્રણાલી અથવા સરકાર દ્વારા પ્રાયોજિત વીમા કાર્યક્રમો કેન્સર સંભાળના કેટલાક સ્વરૂપો માટે કવરેજ પૂરું પાડે છે. પરંતુ ખાનગી આરોગ્ય વીમો નવી ઉપચાર પદ્ધતિઓ, બીજા અભિપ્રાયો અથવા ક્લિનિકલ ટ્રાયલ્સની વધુ વ્યાપક ઍક્સેસ પ્રદાન કરી શકે છે.
વીમા યોજનાઓમાં નેવિગેટ કરવું મુશ્કેલ હોઈ શકે છે, ખાસ કરીને પૂર્વ-મંજૂરી, સારવાર અધિકૃતતા, અથવા નેટવર્કની બહારની સેવાઓ અંગે. મોટાભાગના કેન્સર કેન્દ્રો નાણાકીય સલાહકારો અથવા દર્દીના હિમાયતીઓને રોજગારી આપે છે જે વીમા સંકલન, બિલિંગ અને અપીલમાં મદદ કરે છે. વિવિધ બિન-લાભકારી સંસ્થાઓ પણ નાણાકીય સહાય, સહ-ચુકવણી સહાય અથવા પ્રો-બોનો કાનૂની સહાય પૂરી પાડે છે જેમને કવરેજ નકારવામાં આવે છે અથવા સારવારમાં અંતર અનુભવાય છે.
તબીબી સંભાળ અને વીમાની ઉપલબ્ધતા ફક્ત જીવન ટકાવી રાખવા માટે જ નહીં, પરંતુ કેન્સરની પ્રક્રિયા દરમિયાન જીવનની ગુણવત્તા વધારવા માટે પણ જરૂરી છે.
